Аритмия сердца - достаточно распространенное заболевание. Среди всех медицинских проблем с сердцем оно занимает 15 % от общего количества. Согласно статистике, в России этим заболеванием страдает более двух миллионов человек. И эта цифра постоянно увеличивается. На данный момент аритмия перешагнула возрастной порог и все чаще ее диагностируют у молодых и людей среднего возраста.
В чем заключается опасность данного заболевания? Какие виды аритмии бывают? Возможно ли вылечить аритмию? Рассмотрим все эти вопросы. Ведь самое главное - это вовремя заметить симптомы и обратиться к врачу. Тогда шанс прожить долгую и здоровую жизнь значительно увеличится.
Что такое аритмия?
Прежде чем начать рассматривать лечение аритмии, виды аритмий, основные симптомы, нужно разобраться с тем, что же это такое.
Аритмия - это общее название для всех заболеваний, сопровождаемых нарушением сердечного ритма. Они могут различаться по клинической картине, причинам нарушений и прогнозу. При нормальной частоте сердечного ритма предсердия и желудочки сердца сокращаются 60-80 раз в минуту, при этом отрезки между сокращениями должны быть одинаковыми. При аритмиях сердце начинает биться неровно, в зависимости от частоты этих сокращений выделяют разные виды аритмий.
Разновидности аритмии
На разновидность аритмии влияет скорость и частота сокращений сердца. Орган может биться учащенно или слишком медленно. Также отделы сердца могут сокращаться преждевременно или неравномерно. Принято выделять следующие виды сердечной аритмии: тахикардия, мерцательная брадикардия и блокады сердца.
Мерцательная аритмия
Мерцательная аритмия - наиболее распространенный вид нарушений сердечного ритма в кардиологии. Ее симптомы характеризуются неравномерными сердечными сокращениями, по аналогии с мерцанием. Желудочки сбиваются с ритма. Часто мерцательная аритмия является симптомом порока сердца. Нередко специалисты ее еще называют фибрилляцией предсердий. Представляет собой патологические нарушения в сердечном ритме. В данном случае отсутствует система сердечных сокращений.
Виды аритмии сердца на ЭКГ (мерцательная аритмия):
- Трепетание предсердий. На электрокардиограмме видны крупные предсердные волны.
- Мерцание предсердий. Отражается как маленькие предсердные волны.
- Фибрилляция желудочков. На ЭКГ прослеживаются деформированные беспорядочные комплексы.

В зависимости от прогноза выделяют 2 вида мерцательной аритмии:
- Форма, носящая приступообразный характер. Неравномерные сердечные сокращения продолжаются более двух дней. В данном случае требуется медикаментозное вмешательство.
- Форма, носящая хронический характер. Ритм сердца продолжает сбиваться на протяжении более двух недель. При такой аритмии нужна срочная помощь врача-кардиолога.
Тахикардия
Этот аритмия, при которой сердечные сокращения "зашкаливают" за 90 раз в минуту. Тахикардию нельзя назвать болезнью, она является, скорее, симптомом заболеваний. Есть два вида тахикардии: патологическая и физиологическая. Первая отличается патологическими нарушениями в сердечно-сосудистой системе, которые способны привести к учащенному сердцебиению. При таком виде аритмии происходит значительное увеличение числа сокращений сердца, но при этом у пациента не наблюдается патологических изменений органа.
Классификация тахикардии:
- Синусовая. При данном нарушении сердечного ритма возникают сложности с проведением импульсов от синусового узла к желудочкам.
- Пароксизмальная. У человека, страдающего такой тахикардией, резко учащается количество ударов сердца - до 150-250 в минуту. Однако все это быстро проходит.
- Фибрилляция желудочков. При данном виде сердечной аритмии желудочки сокращаются с неравномерной частотой.
Блокады сердца
Так называется аритмия, которая возникает из-за непроходимости импульсов по сердечной мышце. Чаще всего блокады провоцируют серьезные заболевания, такие как ишемия, стенокардия, инфаркт и прочее.
Блокады разделяют на:
- транзиторные, или преходящие;
- интермиттирующие, или часто возникающие и проходящие во время ЭКГ.
В зависимости от степени течения выделяют:
- острую форму (резкая блокада);
- хроническую (постоянные нарушения в проведении импульсов);
- приступообразную (приступы сменяются периодами нормальной работы).
Брадикардия
Отличается от остальных видов аритмии малым количеством сердечных сокращений. В некоторых случаях эта цифра может быть менее 60 ударов в минуту. Часто такой вид тахикардии встречается при сердечной патологии. Но может быть нормой у профессиональных спортсменов, это обусловлено их физическим развитием. При частоте сокращений менее 40 может развиться сердечная недостаточность.

Подразделяется на следующие виды основных аритмий:
- Абсолютная брадикардия сопровождает человека постоянно. Врач может диагностировать ее во время осмотра в любой момент.
- Умеренная брадикардия характерна для людей, страдающих дыхательной аритмией. Частота сердечных сокращений меняется при вдохе и выдохе.
- Экстракардиальная брадикардия сопровождает заболевания внутренних органов, характерна для невралгии.
- Относительная брадикардия сопровождает инфекционные болезни, повышение температуры, травмы и физическое переутомление. На этом фоне сердечный ритм изменяется.
Экстрасистолия
Для этого вида аритмии характерны внеочередные резкие сокращения сердца. Начинаются такие изменения, как правило, из желудочков или предсердий. Эта аритмия отличается тем, что практически все люди хотя бы единожды ощущали ее, даже те, у кого сердце абсолютно здорово. Чаще всего выделяют следующие виды экстрасистолии:
- Наджелудочковая экстрасистолия. В данном случае нарушение ритма происходит в предсердиях. Это вызывает незапланированные сокращения сердца.
- Нарушения возникают в проводящей системе желудочков сердца. Выделяют правожелудочковую и левожелудочковую экстрасистолию, в зависимости от степени локализации.
Симптомы аритмии
Симптомы у каждого вида аритмии разные. Чаще всего на это влияет частота сердечного ритма, локализация, степень запущенности заболевания. Но есть и общие симптомы, виды аритмии сердца на которые не влияют:
- ощущение перебоев в сердечном ритме;
- человек чувствует и замечает сердцебиение;
- сердце бьется сильнее или слабее, чем обычно;
- могут быть замирания в работе сердца;
- возможны удушья, обмороки, потемнение в глазах;
- резкие толчки сердца.

Кроме того, влияют на признаки виды аритмии. Основные симптомы заболевания в зависимости от типа:
- Тахикардия. При начальной стадии заболевания сердца симптомы могут быть незаметными. Позже появляется тяжесть в области сердца, боль, сильное сердцебиение. По мере развития заболевания к этому добавляется одышка, головокружение и необъяснимая усталость. Так как тахикардия - это симптом сердечного заболевания, то по мере прогрессирования основного недуга, его признаки будут усиливаться.
- Симптоматика мерцательной аритмии привязана к ее виду. Как правило, начинается мерцательная аритмия приступообразно. Потом, после 3-4 приступов данная форма перерастает в хроническую и начинает сопровождаться постоянной одышкой, учащенным сердцебиением, головной болью, которые усиливаются при физических нагрузках или других неблагоприятных физиологических факторах.
- Симптомы брадикардии на начальной стадии никак не проявляются, отсутствуют нарушения кровообращения. При данном виде аритмии сердца лечение может быть медикаментозным. При снижении до 40 ударов в минуту сердечных сокращений начинают проявляться признаки усталости, головокружение, потемнение в глазах, помрачение ума, звон в ушах. Возможны обмороки и вялые подавленные состояния. При этом часто снижается артериальное давление, может упасть температура тела, наступить полная апатия.
- Симптомы блокады сердца зависят от стадии заболевания. На начальных этапах они могут не проявляться вовсе. Позднее способны отображаться у больного в виде боли в грудной клетке, панических атак, усталости и холодного вязкого потоотделения, доходит до тошноты и рвоты. Симптомы могут быть схожи с сердечной недостаточностью. А при ЭКГ прослеживаются признаки инфаркта миокарда.
- Экстрасистолия. Симптомы этого заболевания чаще всего проявляются как резкие толчки в области сердца, потом может следовать замирание органа. Все это может сопровождаться слабостью, жаром и потливостью, состоянием тревоги, нехваткой воздуха. В дальнейшем экстрасистолия может привести к нарушению кровообращения и, как следствие, снижению питания кровью мозга и других органов.
Причины недуга
На виды аритмии, симптомы и лечение в значительной степени влияют причины. Часто перед назначением лечения врач-кардиолог анализирует риски, провоцируемые образом жизни и окружением заболевшего.
Провоцирующие факторы:
- Вредные привычки. Несмотря на то, сколько статей и телепередач предупреждают о вреде употребления алкоголя, курения, и, тем более, наркотиков, по-прежнему находятся люди, не желающие отказываться от пагубных пристрастий. Все это провоцирует развитие сердечных заболеваний, а они, в свою очередь, являются причиной аритмий.
- На второе место смело можно поместить кофеин. Не важно, кофе это или энергетические напитки, чрезмерное употребление этих продуктов способно привести к поражениям сердечно-сосудистой системы и аритмии.
- Стрессовые ситуации, депрессии и подавленные состояния нарушают работу сердца не хуже, чем алкоголь. Поэтому главной рекомендацией является повышение стрессоустойчивости, а в запущенных случаях - консультация психолога и, возможно, подбор нужных лекарств.
- Нарушение обмена веществ или климакс. Это сложно контролировать, поэтому в данном случае необходимо просто своевременно обращаться за помощью к врачу и регулярно проходить обследования.
- Избыточные физические нагрузки. Особенно часто этой проблемой страдают профессиональные спортсмены и те, кто только начинает заниматься спортом с избыточным рвением.

Каждый из этих факторов способен спровоцировать серьезное сердечное заболевание. А именно они являются основными причинами аритмий.
Другие серьезные причины развития заболевания:
- Тяжелые травмы, операции на сердце могут спровоцировать аритмию, если в процессе были повреждены проводящие структуры.
- Миокардит, вызванный проблемами с электрической стабильностью сердца.
- Пороки, имеющие наследственную природу и спровоцированные повышенными физическими нагрузками.
- Ишемическая болезнь, вызванная нарушениями в структуре миокарда.
Аритмия и виды лечения
При диагностике заболевания врач анализирует причины аритмии, ставит диагноз и уже позже назначает лечение. В первую очередь необходимо определить основное заболевание сердца и лечить его. На начальных стадиях заболеваний часто назначаются препараты, относящиеся к группам:
- блокаторов кальциевых, натриевых или калиевых каналов;
- бета-блокаторов.

Рассмотрим их подробнее:
- Блокаторы натриевых каналов способны улучшить проводимость импульсов, и, как следствие, наладить частоту сердечного ритма.
- Блокаторы калиевых каналов применяются, как правило, у людей с высоким риском фибрилляции желудочков.
- Бета-блокаторы. Данные препараты показали свою особую эффективность в отношении аритмий, вызванных повреждением центральной нервной системы.
В том случае, если аритмии вызваны приемом каких-либо препаратов, то кардиолог может либо снизить дозировку назначенного ранее медикамента, либо вовсе отменить его.
Профилактика аритмии
Для людей, склонных к болезням сердца, стоит придерживаться нескольких несложных профилактических мер:
- Постоянный мониторинг давления и сахара в крови при наличии диабета или гипертонии. Эти заболевания крайне пагубно влияют на сердечно-сосудистую систему.
- Регулярные физические упражнения, такие как утренняя зарядка.
- Закаливание. Показано только после консультации с лечащим врачом. Кроме того, закаливаться нужно постепенно.
- По возможности отказаться от курения и алкоголя, либо потреблять умеренно.
- Поддерживание веса в норме и нормализация питания. Лишний вес вызывает сердечные заболевания и поражения сосудов.

При возникновении первых признаков аритмии стоит сразу обратиться к врачу-кардиологу. Заниматься самолечением недопустимо, это может привести не только к серьезным осложнениям, но и к летальному исходу. Важно не откладывать лечение, даже если симптомы слабо выражены или отсутствуют совсем. Также снижает риск сердечных заболеваний регулярная диагностика, например прохождение диспансеризации, которая предоставляется гражданам России раз в три года.
Изменение нормальной последовательности сердечных сокращений называется аритмией. Такое патологическое состояние можно наблюдать преимущественно в старшем возрасте после 50 лет, но это заболевание с каждым годом молодеет.
Есть несколько вариантов сердечной аритмии, и это можно увидеть на ЭКГ или при аускультации. Разберем подробней, что собой представляет эта патология и какие есть виды аритмии сердца при прослушивании и на ЭКГ.
Классификация аримтии и ее диагностика
Сбои в последовательности сердечных сокращений, силе, частоте – все это подразумевает такое состояние, как аритмия. При этом нарушаются основные функции сердца, параллельно можно наблюдать другие более серьезные патологические состояния, связанные с проблемами сердечной деятельности.
Физиологическое сокращение составляет около 50-110 уд./мин. Нарушение деятельности может говорить о нерегулярности частоты или о дисритмии – неправильности сокращений. Эти состояния могут возникать одновременно или же диагностируются отдельно.
Аритмия может развиваться и при замедленном сердцебиении, и при ускоренном, что никак не влияет на начало нерегулярных сокращений. Причиной такому нарушению выступают органические патологии сердечной деятельности в результате острых или хронических заболеваний сердечно-сосудистой системы.
- Ишемическая болезнь сердца, воспалительные процессы миокарда, врожденные или приобретенные пороки сердца.
- Вредные привычки, негативно влияющие на работу сердца и других жизненно важных органов – курение, алкоголизм, наркотическая зависимость.
- Инфекционные заболевания, патологии эндокринной системы, надпочечников.
- Заболевания головного мозга.
Совет! Причин развития сбоев сердечного ритма довольно много, что зависит от возраста, деятельности, наличия вредных привычек и общего состояния. Самостоятельно определить признаки аритмии можно, но при этом нужно обязательно пройти ЭКГ.
Часто диагностируются такие виды нарушения сердечной деятельности: тахикардия, экстрасистола, мерцательная аритмия, брадикардия, трепетание предсердий, синусовая аритмия. Реже наблюдаются синдром удлинения QT, дисфункция синусового узла.
Как выявить аритмию?
Электрокардиограмма – основной метод диагностики сердечных заболеваний. Все виды аритмии можно определить после проведения ЭКГ. Дополнительно можно пройти такие инструментальные исследования:
- эхокардиограмма;
- нагрузочный тест;
- эпизодическое или холтеровское мониторирование;
- ортостатическая проба;
- электрофизиологическое обследование.
Чаще всего аритмия диагностируется на плановом осмотре или при обращении с жалобами на боль в районе сердца, отдышку, учащенное сердцебиение.
Симптомы, сопутствующие аритмии
Патологическое состояние, при котором нарушается сердечный ритм не проходит для организма незаметно. Сбои в работе сердца сказываются и на других системах, в частности, на легких, головном мозге. Разные виды нарушения сердечного ритма могут сопровождаться такими симптомами:
- повышенная потливость, сухость кожи;
- обморочное состояние, головокружение, потемнение в глазах, заложенность ушей;
- нарушение дыхательной активности – учащенное или поверхностное дыхание;
- напряжение в районе груди, сдавливание;
- повышенная утомляемость, усталость, апатическое состояние.
Совет! При появлении подобной симптоматики рекомендуется пройти ЭКГ для выявления вида нарушения или поиска истиной причины появления таких симптомов.
Проявления экстрасистолы
Преждевременные сокращения, при которых электрический импульс идет не от синусового узла – экстрасистолы. Такой вариант аритмии может наблюдаться при распространенных заболеваниях сердечно-сосудистой системы. Но случается и самостоятельное появление экстрасистол, за которыми не стоит какое-либо заболевание.
Причинами появления такого сбоя чаще выступают психологические факторы, стрессы, вегетативные сбои, нарушение электролитного баланса в организме, медикаментозное лечение, вредные привычки.
Экстрасистолы бывают безопасными для человека, если их провоцирующий фактор неагрессивен. Сам больной не ощущает у себя никаких нарушений, потому долгое время аритмия остается незамеченной. Опасными экстрасистолы могут быть в том случае, когда импульс исходит от предсердия – это может быть предвестником мерцательной аритмии.
Клиника мерцательной аритмии
Фибрилляция предсердий или мерцательная аритмия выступает как осложнение ишемической болезни или других тяжелых патологий сердечно-сосудистой системы. Это наиболее частое нарушение сердечного ритма, причиной которому выступают различные заболевания, связанные с самим сердцем и органами эндокринной системы (в особенности, щитовидки).
Основные проявления фибрилляции предсердий схожи на общие симптомы аритмии:
- учащенное сердцебиение;
- сбои сердцебиения разной интенсивности;
- зрительные дисфункции, потемнение в глазах, мушки перед глазами, обморочное состояние;
- мозговые нарушения, мышечная слабость, нарушение координации;
- болезненность в груди, ощущение страха близкой смерти, нехватка воздуха.
Совет! Ощущение страха характерно для тяжелых состояний таких как шок, инфаркт миокарда. Это говорит о стрессовой ситуации в организме, в таком случае нужно обратиться за помощью.
Чаще всего приступы мерцательной аритмии кратковременны, проходят в течение нескольких минут без помощи медицинских препаратов. В запущенном случае фибрилляция не прекращается самостоятельно, продолжается долгое время и требует проведения медицинских мероприятий.
Трепетание предсердий: симптомы
Увеличение частоты сердечных сокращений вплоть до 400 уд./мин. при сохранении ритмов и норм – трепетание предсердий. Причиной такому явлению выступают существующие органические заболевания сердца, послеоперационный период, острые патологические процессы в организме, сильный стресс.
Другие причины развития трепетания предсердий:
- легочные заболевания обструктивного характера;
- хронические заболевания легких;
- сердечная недостаточность;
- аортокоронарное шунтирование;
- масштабные оперативные вмешательства на сердце;
- кардиомиопатия.
Совет! Важно отметить, что люди со здоровым сердцем не сталкиваются с такой патологией. Потому при выявлении трепетания предсердий проводится дополнительная диагностика для поиска скрытых заболеваний.
Клинические проявления такого вида нарушения сосредоточены на частоте сердечных сокращений и зависят от основного заболевания. Специфические проявления: пульсация шейных вен, превышающая во много раз частоту сердечных сокращений.
Неправильный синусовый ритм влечет за собой появление синусовой аритмии, при которой чередуется учащенный и замедленный ритм. Выделяют дыхательную форму нарушения, когда во время вдоха увеличивается частота сердечных сокращений, а при выдохе, напротив, частота снижается. Клиническая картина синусовой аритмии:
- мозговые симптомы: головокружение, сильная усталость;
- предобморочное состояние, потемнение в глазах;
- дискомфорт и боль в районе груди, нарушения дыхания.
Подобная симптоматика характерна для каждого вида аритмий, но отличием синусовой аритмии являются паузы между приступами. Формирование синусных импульсов или блокада приводит к этим характерным для синусовой аритмии паузам. Тяжелые проявления этой формы аритмии могут сопровождаться трудностями дыхания, сильной отдышкой, болью, обмороком.
Редкие варианты аритмии на ЭКГ
На ЭКГ кардиолог может диагностировать все формы нарушения ритма. В некоторых случаях требуется продолжительное наблюдение за пациентом для выявления пороков сердца. К редким патологиям относят синдром дисфункции синусового узла – нарушение ритма на фоне патологического изменения функции автоматизма или ее внезапного прекращения в предсердном узле.
Предшественником синдрома дисфункции синусового узла может быть нарушение образования импульса, брадикардия, эктопические заболевания.
Совет! Синдром дисфункции синусового узла может привести к внезапной остановке сердца. Это серьезная патология, которая требует постоянного наблюдения и проведения мер безопасности.
Специфических симптомов такого нарушения нет, все проявления схожи с иными видами патологий, потому выявить заболевание можно только посредством длительного наблюдения на ЭКГ и эхокардиограмме. Заболевание может сопровождаться отеком легких, коронарной недостаточностью, инфарктом миокарда.
 Приступ сопровождается общими симптомами: нарушение дыхательной функции, болью в районе груди, потемнением в глазах, возможно обморочное состояние. Выделяют две группы симптомов: церебральные и кардиальные. Специфические церебральные проявления синдрома:
Приступ сопровождается общими симптомами: нарушение дыхательной функции, болью в районе груди, потемнением в глазах, возможно обморочное состояние. Выделяют две группы симптомов: церебральные и кардиальные. Специфические церебральные проявления синдрома:
- эмоциональная неустойчивость;
- нарушение мыслительной активности, кратковременная потеря памяти;
- снижение интеллектуальных способностей;
- шум в ушах, внезапная слабость, боязнь смерти и ощущение остановки сердца.
Кардиальные проявления синдрома:
- замедление пульса, боль в груди;
- недостаточность коронарного кровообращения;
- отдышка, слабость, усиленное сердцебиение;
- развитие сердечной недостаточности, переход в хроническое течение.
 Еще одним видом тяжелого нарушения сердечной деятельности можно выделить блокаду сердца – замедление проведения импульса или полное его прекращение в районе проводящей сердечной системы. Блокады бывают разной степени выраженности:
Еще одним видом тяжелого нарушения сердечной деятельности можно выделить блокаду сердца – замедление проведения импульса или полное его прекращение в районе проводящей сердечной системы. Блокады бывают разной степени выраженности:
- Первая сопровождается замедлением проведения импульса.
- Для второй стадии характерно частичное проведение импульсов.
- Третья стадия проявляется полным отсутствием проведения импульса и чаще бывает врожденной.
Разные формы аритмии имеют схожую симптоматику, но приводят к разным последствиям. В случае появления трудностей с дыханием, перебоев в работе сердца, нужно обратиться к кардиологу, пройти ЭКГ и выявить причину. Аритмии сегодня распространенное явление, но своевременная диагностика позволяет улучшить работу сердца и избежать тяжелых последствий.
Под термином «аритмия» понимают название обширной группы нарушений сердечного ритма, которые классифицируются в зависимости от типа, происхождения, характера протекания заболевания и других особенностей. Виды аритмии сердца различают по причинам возникновения, характерным симптомам, возможным осложнениям, влиянию на другие органы и системы организма, способам лечения. В большинстве случае аритмия возникает при нарушении ритма сердца, подвергаемого чрезмерной нагрузке из-за разнообразных факторов, сопровождается нарушением и сбоем сердечной проводимости и другими патологиями. Нередко это заболевание провоцируют поражения сердца органического характера, интоксикации и другие причины.
Норма и аритмия
Почему возникает аритмия
Механизмы и причины развития болезни зависят от состояния организма, сопутствующих заболеваний. Классификация аритмий включает несколько разновидностей, которые различаются по признакам. При ускорении сердцебиения на вдохе или замедлении на выдохе развивается синусовая аритмия, которая не представляет угрозы для здоровья и не требует серьезного лечения. Когда ЧСС увеличивается до 100 ударов в минуту, возникает тахикардия синусового типа, если сердце работает медленнее, и частота ударов снижается до 60, – это признак синусовой брадикардии.
Важно! Любые изменения в ЧСС фиксируются во время осмотра в положении лежа как отклонения аритмического характера, во время подробной диагностики можно обнаружить нарушение ритма и проводимости, узнать тип патологии.
Острая или хроническая аритмия может развиться на фоне любой патологии сердечно-сосудистой системы, включая порок сердца, инфаркт, кардиомиопатию и множество других патологий. На развитие иногда влияют заболевания, не связанные с кардиологическими причинами, в этом случае на сердце ложится большая нагрузка, и оно работает в сложных условиях. Аритмия после физической нагрузки возникает у спортсменов или у людей, занимающихся тяжелым физическим трудом. При патологиях эндокринной системы или гормонального фона постоянная аритмия входит в число симптомов.
 Типы аритмий на ЭКГ
Типы аритмий на ЭКГ Сердце подвергается чрезмерному износу и в тех случаях, когда человек принимает большое количество лекарств, злоупотребляет курением или алкоголем, перенес серьезные травмы или есть нехватка кислорода. Помимо указанных разновидностей, которые несложно выявить во время диагностики, существуют и идиопатические расстройства. Во время аритмии такого плана у больного нет явных причин для ее возникновения, но болезнь существует и доставляет немало проблем. В этом случае нарушение сердечного ритма и проводимости сердца требует подробной диагностики.
Типы патологии
Работая в обычном режиме, сердце четко и размеренно сокращается с частотой 60-80 ударов за одну минуту, при отсутствии физических нагрузок в спокойном состоянии. Предсердия и желудочки сокращаются последовательно, но в результате различных причин возникают отклонения от нормы, и тогда пациенту диагностируют аритмию. Постоянная частота сокращений мышцы сердца при аритмической патологии меняется по-разному: увеличивается или уменьшается, колебания ритма нерегулярны. Изменение функциональной работы сердца вызывает нарушение ритма.
 Аритмическое поражение
Аритмическое поражение Существующие виды аритмий провоцируются нарушением проводимости сердца, его автоматизма или возбудимости, нередко возникает и смешанный тип патологии, при котором у больного фиксируется несколько отклонений от нормы. Классификация нарушения ритма проста, при проблемах автоматизма развиваются номотопные аритмии или гетеротопного типа, при нарушении проводимости возникают блокады в области одного или нескольких предсердий либо желудочков. Перечень форм заболевания включает:
- тахикардию, брадикардию и аритмию синусового типа;
- проблему с атриовентрикулярным ритмом;
- синдром ослабления синусового узла;
- блокады атриовентрикулярного типа;
- блокады желудочков или предсердий;
- тахикардию пароксизмального типа;
- экстрасистолию;
- аритмию мерцательного типа;
- трепетание предсердий.
Предсердный тип
Когда речь заходит о том, какая бывает аритмия сердца, стоит учитывать, что эту патологию различают по анатомическому признаку. Постоянная и выраженная аритмия бывает предсердной, желудочковой, синусовой или атриовентрикулярной. Предсердные патологии возникают в 50% случаев, для них характерны отдельные экстрасистолы предсердий либо необратимые мерцания в этой области. Жизнеугрожающие аритмии такого типа требуют срочного врачебного вмешательства для предотвращения необратимых последствий.
 Предсердный тип
Предсердный тип Данное заболевание делится на несколько видов различной степени сложности, выявленную аритмию необходимо своевременно лечить, особенно если речь идет о тяжелой патологии. Аритмические предсердные нарушения отличаются частотой, ритмом и пульсом, но механизм развития и способы лечения одинаковы для всех типов. Гетеротопные аритмии затрагивают области внутри предсердий и между ними, признаки, характерные для этих нарушений, проявляются ночью в положении лежаи в дневное время. Список нарушений, типичных для предсердного типа, включает:
- наличие парасистол и экстрасистол;
- тахикардию пароксизмального или синусового типа;
- хаотичную и преимущественно предсердную тахикардию;
- трепетание либо мерцание в зоне предсердий;
- блокаду внутри предсердий первой, второй или третьей степени.
Желудочковый тип
Желудочковый тип аритмии означает наличие экстрасистолии, которая сопровождается сокращением желудочков, гетеротопные аритмии такого типа развиваются у людей в возрасте и проявляются в виде головокружения, ощущения слабости и нехватки воздуха, болей в зоне сердца. Патология возникает после органических повреждений области сердца, если причиной становится ишемия, инфаркт либо другие заболевания, или имеет идиопатическую природу. Аритмия такого типа развивается на фоне других сердечно-сосудистых патологий.
Важно! Точный диагноз ставится во время исследования Холтера, при помощи которого определяют класс болезни, начиная от нулевого и заканчивая пятым. При легкой форме экстрасистолы не фиксируются, в тяжелых случаях прибор фиксирует группы экстрасистол (до 5) в течение 30 секунд.
Сильная аритмия идопатического вида с поражением желудочков развивается из-за стрессов, употребления большого количества алкоголя и напитков с содержанием кофеина, курения и при наличии остеохондроза шейного отдела. Нередко заболевание появляется после отравления гликозидами, лечения с использованием бета-адреноблокаторов, ряда антидепрессантов. Такие препараты провоцировуют нарушение сердечного ритма и сердечной проводимости. Желудочковая экстрасистолия способна быть доброкачественной и злокачественной, степень тяжести зависит от характера болезни.
 Желудочковая аритмия на ЭКГ
Желудочковая аритмия на ЭКГ Синусовая разновидность
Номотропные аритмии включают синусовый и атриовентрикулярный типы, выявляемые в ходе специальной диагностики. Во время синусовой аритмии у больных наблюдается нарушение сердечного ритма, когда интервалы между сокращениями неодинаковы, но проходят в нужной последовательности и остаются согласованными. Зачастую патология такого типа имеет легкую форму и является естественным физиологическим состоянием организма, и возникает во время выполнения упражнений, при стрессах, в процессе приема пищи.
Важно! Синусовая аритмия появляется из-за приема некоторых медикаментов, например: гликозидов или диуретиков, и потом исчезает после их отмены. На ее возникновение, наличие нарушения ритма и постоянной проводимости сердца влияет употребление алкоголя и курение.
Нередко ночная аритмия такого вида или ее дневной тип появляется у подростков в период полового созревания, у женщин перед месячными или во время беременности и проходит самостоятельно по истечении определенного времени, например: после начала менструаций или рождения ребенка. Другая форма связана с кардиологическими и другими заболеваниями, развивается из-за сбоев в работе сердца и по причине нарушения проводимости. Нередко патология синусового типа возникает на фоне ишемии, когда кислород не поступает в миокард в нужном количестве, или сопровождает инфаркт. Синусовая аритмия появляется вместе с такими болезнями:
- кардиомиопатия;
- дистония вегето-сосудистого типа;
- сердечная недостаточность;
- астматические патологии и бронхиты;
- диабет любого типа;
- проблемы с надпочечниками или щитовидной железой.
 Нарушения ритма при синусовой аритмии
Нарушения ритма при синусовой аритмии Атриовентрикулярный тип
Функциональная аритмия атриовентрикулярного типа возникает из-за сбоя передачи импульсов из области предсердий в желудочки и представляет блокаду, которая делится на неврогенную и органическую. В первом случае у больных наблюдается высокий тонус блуждающего нерва и проводящей системы, во втором – симптомы болезни проявляют себя каждый день и сопровождаются поражениями мышцы сердца ревматического характера, атеросклерозом сосудов коронарного типа и рядом других серьезных патологий. Своевременное лечение приводит к исчезновению негативных симптомов, сопровождающих жизнеугрожающие аритмии.
 Атриовентрикулярная блокада
Атриовентрикулярная блокада Блокада атриовентрикулярного типа делится на три степени, первая стадия не приводит к проведению специальной терапии, больной не ощущает неприятных симптомов, процесс поступления импульсов слегка замедляется. При полной блокаде третьей степени импульсы не поступают в область желудочков, у пациентов отмечается слабость, одышка, чрезмерная утомляемость и головокружения, часто повышается давление. Если блокада первой степени резко переходит в третью, то может спровоцировать желудочковую фибрилляцию и внезапную остановку сердца.
Мерцательная аритмия
Сосудистая аритмия мерцательного типа представляет смену сердечного ритма, из-за чего импульсы поступают в миокард хаотично, при такой патологии наблюдается фибрилляция волокон мышц, отмечается увеличение ЧСС до 500-600 ударов за минуту, дефицит пульса. Если речь о запущенной стадии заболевания, у больных с такой формой может развиться инсульт и образоваться тромбы, мерцательный тип представляет часто возникающую разновидность аритмии, от которой страдают люди зрелого и пожилого возраста.
 Норма и фибрилляция
Норма и фибрилляция Важно! Устранить негативные симптомы при мерцательной аритмии, включая нарушение постоянной сердечной проводимости, можно только после восстановления нормального ритма синуса и проведения комплекса специальных мер под контролем врача.
Аритмия в положении лежа сопровождается приступами, они проходят самостоятельно или после приема медикаментов. При постоянной аритмии мерцательного типа симптомы приступа способны сохраняться на протяжении недели, во время персистирующей стадии возникновение приступов происходит периодически в форме рецидивов.
 Диагностика
Диагностика Существует преходящий тип мерцательной аритмии, во время которого длительность приступа не превышает 24 часов, но иногда затягивается до семи дней. Во время этой патологии пациенты отмечают наличие.
Аритмия – общее название группы нарушений ритма сердца. Патология часто развивается при наличии органических поражений сердечной мышцы (пороки, инфаркты), интоксикации организма, изменений водно-солевого баланса. Виды аритмии отличаются по механизму и причинам возникновения, клиническим симптомам, прогнозу, поэтому лечение может существенно различаться.
В норме каждый удар сердца – последовательное четкое сокращение предсердий и желудочков. Как результат при отсутствии физических нагрузок пульс составляет 60-80 ударов за 60 секунд. Во время развития аритмии отмечается изменение частоты сокращений сердечной мышцы: уменьшается, увеличивается или ритм становится нерегулярным. Причиной нарушения ритма становится изменение функциональности сердца. Выделяют такие виды аритмии сердца, которые вызваны нарушением:
- Автоматизма.
- Проводимости.
- Возбудимости.
- Смешанный тип.
Таблица наглядно показывает, какие бывают формы аритмии
Отмечается аномальное изменение частоты сердечных сокращений или их последовательности. Классификация аритмий предполагает выделение двух форм нарушений в зависимости от патологического механизма: номотопную и гетеротопную.
Номотопная форма
Данный тип аритмии характеризуется изменением параметров перемещения импульсов. Однако синусовый узел сохраняет свою функцию основного водителя ритма. Он генерирует импульсы, приводящие к сокращению миокарда.
Синусовая тахикардия
Для патологии характерно значительное увеличение числа сокращений сердечной мышцы при сохранении нормальной ритмичности. Отмечается повышение скорости генерации импульсов синусовым узлом, поэтому ЧСС может достигать 180 ударов в минуту.
Кардиологи различают такие формы синусовой тахикардии:
- Физиологическая. Возникает у абсолютно здорового человека во время физической нагрузки, стрессовой ситуации, переживаний;
- Патологическая. Развивается при ишемическом поражении сердца.
При данной форме аритмии пациенты отмечают такие симптомы:
- Сердцебиение. Сердце будто «трепещет» в груди;
- Одышка при небольшой нагрузке;
- Слабость;
- Снижение работоспособности;
- Возможны также боль за грудиной, головокружение, потеря сознания.
Специальное лечение физиологической формы тахикардии не требуется, достаточно исключить провоцирующие факторы. Патологическая аритмия требует точной диагностики и терапии основного заболевания.
Синусовая брадикардия
Данная форма аритмии характеризуется снижением ЧСС сердечной мышцы менее 60 ударов за 60 секунд. Данное состояние вызывается сниженным автоматизмом синусового узла при воздействии на парасимпатический нерв.
Основные формы синусовой брадикардии:
- Экстракардиальная. Связана с токсическим воздействием на синусовый узел, активизацией парасимпатического нерва, что приводит к нарушению вагусной составляющей. Основные причины: гипотиреоз, желтуха, алкалоз, передозировка медикаментозными препаратами, инфекционные заболевания.
- Интракардиальная. Развивается вследствие повреждения синусового узла. Причинами становятся такие заболевания: пороки сердца, инфаркт, ишемия, кардиосклероза.
На ранней стадии не возникает выраженная симптоматика, только при развитии патологии возникает головокружение, боль в области сердца, слабый пульс. Лечение предполагает устранение причин развития аритмии, часто применяют Беллоид, Эуфиллин, Алупент, Атропин.
Синусовая аритмия
Состояние характеризуется неравномерным и непостоянным распределением импульсов в узле. Возможно как учащение, так и снижение пульса. Причиной состояния является неустойчивость блуждающего нерва или неравномерное наполнение миокарда кровью во время акта дыхания. Состояние часто развивается в молодом возрасте после тяжелых инфекционных заболеваний.
Пациенты ощущают изменение ЧСС во время физической нагрузки, возникает слабость, возможен обморок.

Гетеротопные аритмии
Данная патология возникает при подавлении возбудимости синусового узла, поэтому новым водителем ритма становится вентрикулярная составляющая.
Атриовентрикулярный ритм
Некоторые факторы (инфаркт, инфекции, ревматизм, прием хинидина, наперстянки) приводят к появлению нового водителя ритма в атриовентрикулярном узле. Это приводит к сокращению времени, которое требуется импульсу для достижения предсердия или желудочков.
Признаком патологии является повышение пульсации вен на шее. ЧСС находится в пределах 40-80 ударов.
Синдром слабости синусового узла
Патология возникает вследствие нарушений автоматизма синусового узла. Причинами патологии становятся ишемические поражения, кардиосклероз, миокардиты или органические пороки. Как результат отмечается миграция водителя ритма с вовлечением атриовентрикулярного узла. Существует 3 разновидности синдрома: преходящая, латентная и постоянная.
Аритмии, вызванные нарушением возбудимости
Выделяют следующие формы патологии: экстрасистолия и пароксизмальная тахикардия.
Экстрасистолия
При данном нарушении отмечается появление одного или нескольких сокращений сердечной мышцы, которые являются внеочередными. Развивается вследствие появления импульсов не только от синусового узла, являющимся главным водителем ритма, но и от второстепенных элементов, которые должны лишь проводить в норме основные импульсы.
Особую опасность представляет аритмия, которую люди не ощущают. В подобных случаях требуется неотложное лечение. При развитии экстрасистолии пациенты отмечают следующие симптомы:
- Сильные толчки;
- Потливость и приливы;
- «Кувыркание сердца»;
- Чувство тревоги;
- Нехватка воздуха;
- Замирание сердечной мышцы;
- Возможны: головная боль, одышка, обмороки, нарушения мочеиспускания, приступ стенокардии.
Измерение пульса зачастую является не показательным, потому что до конечностей доходят только нормальные пульсовые удары.
Пароксизмальная тахикардия
Патология представляет собой нарушение ритма сердца, которое характеризуется резким увеличением ЧСС до 240 ударов. Возможно появление дополнительных сигналов от второстепенных водителей ритма. Лечение данной формы предполагает купирование острого состояния при помощи Верапамила, Новакаинамида, а при желудочковом типе – Лидокаин, Этацизин, Этомозин.
Смешанная аритмия
Это наиболее опасная патология, развитие которой обусловлено нарушением сразу нескольких функций миокарда: возбудимость и проводимость.
Мерцательная аритмия
Это патологическое состояние характеризуется изменением ритма, которое связано с возникновением хаотичных импульсов в миокарде, фибрилляцией отдельных мышечных волокон. ЧСС может достигать 500-600 ударов. Для мерцательной аритмии характерно возникновение дефицита пульса: количество минутных сокращений больше пульсовых волн. При длительной патологии в значительной степени повышен риск развития инсульта и образования тромбов. Это наиболее распространенный вариант аритмии, который встречается в основном у пожилых пациентов.
Различают такие типы патологии:
- Постоянный. Отмечается неэффективность электрической кардиоверсии. Продолжительность приступа более недели;
- Персистирующий. Может быть рецидивирующей;
- Преходящий. Приступ может продолжаться до 7 дней, обычно до 24 часов.
Симптомы аритмии пациенты отмечают следующие:
- Хаотическое сердцебиение;
- Потливость;
- Дрожь и страх;
- Слабость;
- Полиурия;
- Возможны: обморок, головокружение.
Восстановление нормального синусового ритма позволяет полностью устранить симптоматику.
Трепетание предсердий
Данная форма смешанной аритмии представляет собой суправентрикулярную тахикардию. Характерна некоординированная электрическая активация предсердий до 700 ударов. Как результат снижается сократительная способность миокарда, потеря фазы наполнения желудочков.
Выделяют такие варианты:
- Типичный. Циркуляция волны возбуждения отмечается в правом предсердии по нормальному кругу. ЧСС составляет 250-350 ударов;
- Атипичный. Волна возбуждения циркулирует в обоих предсердиях по аномальному кругу. ЧСС может достигать 700 ударов.
Симптомы патологии: сердцебиение, одышка, сниженная физическая выносливость, дискомфорт в области сердца, приступ стенокардии, пульсация вен на шее, головокружением, снижением артериального давления. Частота приступов аритмии может варьировать от 1 в 12 месяцев до нескольких пароксизмов в сутки.
Лечение патологии направлено на купирование приступа, восстановление нормального синусового ритма, предотвращение развития эпизодов в будущем. С этой целью широко применяют бета-блокаторы, сердечные гликозиды, блокаторы кальциевых каналов, антиаритмические средства.
Аритмии, вызванные нарушением проводимости
Патология связана с возникновением препятствий на пути распространения импульсов. Как результат они могут не проникать в нижележащие отделы или проходить с задержкой. Данное состояние называется блокада. Она бывает врожденной или приобретенной, способна локализоваться в различных отделах сердечной мышцы. Существуют такие типы аритмии:
- Предсердные блокады характеризуются замедленным проведения импульсов. Патологическое состояние иногда путают с развитием брадикардии. Различают левую и правую блокаду, что зависит от типа предсердия. Данное нарушение ритма порой возникает у здоровых людей;
- Атриовентрикулярные блокады (предсердно-желудочковые) возникают при наличии препятствий для импульсов на пути из предсердия в желудочек;
- Желудочковые блокады. Патология характеризуется нарушением проводимости в пучке Гиса. Причиной патологии может стать ишемические поражения, кардиомиопатия, эндокардиты, инфаркты. Госпитализация и неотложное лечение требуется при блокаде обеих ножек пучка Гиса.
Лечение данного типа аритмии основано на применение Изопренарина гидрохлорида, Орципреналина сульфата, Атропина. В тяжелых состояниях назначают электростимуляцию. Имплантация кардиостимулятора показана пациентам после 60 лет.
Аритмия способна приводить к развитию серьезных патологий. Поэтому данное состояние требует тщательной и точной диагностики, эффективной терапии. При первых признаках патологии следует обратиться к кардиологу.
© Использование материалов сайта только по согласованию с администрацией.
Аритмия, как правило, не является самостоятельной болезнью . Она часто присутствует, как симптом, свидетельствующий о появлении многих патологических состояний: порой – незначительных, а порой – довольно глубоких изменений, свойственных для серьезных заболеваний сердечно-сосудистой системы.
Аритмия сердца, возникшая впервые, очень пугает людей, даже если она сама по себе и не опасна. Скажем, редкая экстрасистолия, носящая, в общем-то, безобидный характер, может давать неприятные ощущения, при которых человеку кажется, что его сердечная деятельность просто остановилась. Сердце замирает, а потом возобновляет работу… А вдруг не возобновит?
Формы аритмии, не угрожающие здоровью и жизни, тем не менее, подлежат лечению , наряду с опасными аритмиями, если они мешают человеку жить и работать. Однако читателю, вероятно, захочется узнать о причинах возникновения нарушений сердечной деятельности, ведь многие аритмии способны закончиться смертью больного.
Опасно и не очень
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение ), поэтому виды аритмий можно представить следующим образом:
- , которая может быть связана с циклами дыхательной деятельности (учащение ритма на вдохе и урежение его на выдохе) или возникать независимо от дыхания, но указывать на какую-то сердечно-сосудистую патологию (ИБС в пожилом возрасте) или быть следствием , например, у подростков. Этот вид аритмии безобиден и специальных лечебных мероприятий не требует . На отмечается разница между сердечными циклами (> 0,05 с);
- устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь ;
- Синусовую характеризует правильный, но замедленный синусовый ритм (менее 60 уд/мин), связанный с и возникающий в результате чрезмерных физических нагрузок (у спортсменов-профессионалов), патологических изменений (не обязательно сердечно-сосудистых, например, язвенная болезнь), приема некоторых лекарственных препаратов (наперстянка, противоаритмические и гипотензивные средства). Терапия также направлена на ликвидацию причины, вызвавшую брадикардию, то есть, на основную болезнь;

- , возникающая при преждевременном возбуждении и сокращении какого-то одного отдела сердца или всех сразу, поэтому в зависимости от того, где, в каком месте образовался импульс, нарушивший нормальную последовательность сердечных сокращений, экстрасистолии делят на предсердные, желудочковые и вышедшие из атриовентрикулярного узла. Экстрасистолическая аритмия опасна, если она групповая, ранняя и частая, поскольку представляет угрозу для гемодинамики, а в результате может «перерасти» в желудочковую тахикардию или фибрилляцию желудочков , что будет иметь серьезные последствия. При инфаркте миокарда экстрасистолическая аритмия регистрируется в 100% случаев;

- , похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Аритмии, связанные с обычно хорошо регистрируются на ЭКГ, являются спутником и симптомом различной патологии и лечатся путем воздействия на основное заболевание. Блокады, дающие довольно часто (синоаурикулярная и атриовентрикулярная) брадикардию (40 ударов в минуту и ниже), считаются опасными для жизни и требуют установки кардиостимулятора, который компенсирует сердечную деятельность.
- , наряду с синдромом слабости синусового узла и атриовентрикулярной блокадой, следует рассмотреть и описать более подробно, поскольку они представляют собой, пожалуй, самые распространенные и сложные случаи нарушения сердечного ритма.
Аритмия, сердечные сокращения и их фиксация на ЭКГ на примере мерцательной
Общие причины нарушения ритма
Основой формирования аритмий служит отсутствие нормальных условий для образования возбуждения или преграды на пути его распространения. Кроме этого, нарушение ритма часто обусловлено изменением основных функциональных обязанностей сердца (автоматизм, возбудимость, проводимость). Причинами нарушений (или их сочетаний) могут стать и вызвать аритмию следующие факторы:
- Органическая или функциональная патология сердечно-сосудистой системы ( , );
- Некардиальные предпосылки , заставляющие сердце работать в экстремальных для него условиях, созданных нервно-рефлекторным влиянием (не всегда адекватным), нарушенной гормональной регуляцией, электролитным и кислотно-щелочным дисбалансом или эндокринными расстройствами;
- Заставляют сердце страдать физические и химические воздействия : употребление спиртных напитков, курение, перегревание и переохлаждение, травмы, недостаток кислорода, применение лекарственных препаратов (симпатомиметики, дигиталис, мочегонные средства);
- Идиопатические расстройства сердечного ритма при отсутствии всяких причин и изменений со стороны сердечно-сосудистой системы. Возможно, все-таки существуют какие-то тонкие, неуловимые изменения в сердце, которые пока не удается «поймать» даже с помощью современного оборудования. Именно в таком ракурсе обычно рассматривают возникновение у здорового человека идиовентрикулярного ритма , который, вообще-то, свойственный для очень тяжелых поражений сердца и терминальных состояний.
Мерцание и трепетание предсердий
Некоторые люди называют мерцательную аритмию мерцающей, что, в общем-то, хоть и не очень правильно, но вполне понятно, поскольку добавляется определяющее слово «аритмия» и врач (или интернет) всегда знает, о чем идет речь. Кстати, такая же ситуация складывается и со словом «синусная, синусный» (вместо синусовая, синусовый), но, если человек в поисках своей болезни, волнуясь, будет искать «синусный узел», то интернет-поисковик его, наверняка, направит в нужное русло и выдаст необходимую информацию, так что страшного в таких ошибках нет ничего. Это маленькое отступление, теперь по теме аритмий.

Мерцательная аритмия (МА) по частоте возникновения следует сразу за экстрасистолией и держит 2 место по распространенности. Она характеризуется формированием возбуждения и сокращения только в отдельных участках (волокнах) предсердия, когда эти процессы отсутствуют в целом. Такое хаотичное и беспорядочное возбуждение отдельных волокон препятствует прохождению импульсов в атриовентрикулярный узел, а также в желудочки, до которых единичные импульсы все же добираются, вызывают там возбуждение, отвечающее беспорядочными сокращениями. В зависимости от того, как часто происходят подобные события, выделяют 2 вида МА:
- Постоянную;
- Пароксизмальную, возникающую от случая к случаю с различной продолжительностью приступов.
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
- ЧСС менее 60 уд/мин – брадисистолическая ;
- 60-90 уд/мин – нормосистолическая ;
- Частота сердечных сокращений превышает 90 уд/мин – тахисистолическая .
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.

Причиной МА могут быть:
- Органическое поражение сердечной мышцы;
- Возрастные изменения (ишемическая болезнь сердца, часто в сочетании с артериальной гипертензией);
- У лиц молодого возраста: , клапанные пороки ( , аортальный порок);
- Нарушения функции щитовидной железы;
- Врожденная патология (пороки сердца);
- Острая и хроническая ;
- Инфаркт миокарда;
- Острое ;
- Миокардит, ;
- Кардиомиопатия.

Лечение. О таблетках и других лекарственных формах при трепетании и мерцании желудочков речь уже идти не может, поскольку необходима немедленная . Кроме этого, реанимационными мероприятиями предусмотрено обеспечение:
- Проходимости дыхательных путей;
- Проведения ;
- Осуществления дефибрилляции или электростимуляции сердца;
- Коррекции ацидоза, гипотонии, отека головного мозга и др.
Прогноз таких состояний, как правило, неблагоприятный, но, особенно, подобная ситуация опасна для больных, имеющих выраженную сердечную недостаточность или , то есть, возникновение трепетания и мерцания желудочков на фоне этой патологии все усилия медиков делает напрасными. Однако если вышеупомянутые патологические состояния отсутствуют, то своевременная и интенсивная реанимация может увенчаться успехом и человек будет оживлен.
Блокады (нарушение проводимости)
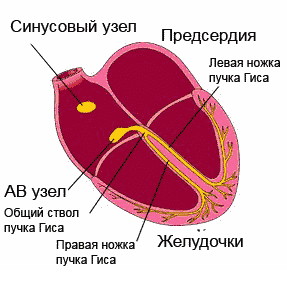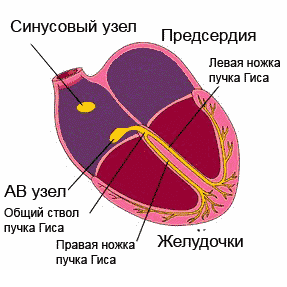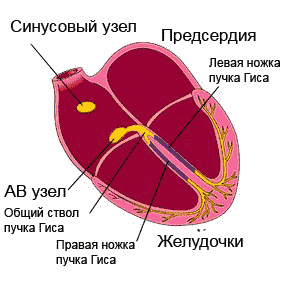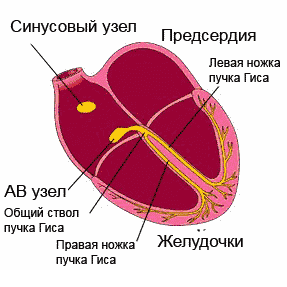
Наиболее частые места локализации блокад:
- Синоаурикулярный и атриовентрикулярный узлы;
- Предсердия;
- Ножки пучка Гиса и их разветвления;
- Мышца желудочков.
В зависимости от скорости проведения импульсов различают 3 степени блокад:
- 1 ст. – проведение импульсов замедленное, с выпадением части сокращений желудочков;
- 2 ст. – не может пройти какая-то часть импульсов (неполная блокада);
- 3 ст. – импульсы вообще не добираются до лежащих ниже отделов проводящей системы (блокада полная).
Нарушения проводимости, вызывающие сбой в сердечном ритме, разделяют по месту их возникновения:

Атриовентрикулярная блокада может создавать угрозу жизни
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности . А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная , отмечается тяжелая сердечная недостаточность , больному в экстренном порядке имплантируют искусственный водитель ритма .

Еще худших последствий можно ожидать от атриовентрикулярной блокады 3 степени – полной поперечной блокады. Поскольку проведение импульсов от предсердий к желудочкам через АВ узел полностью отсутствует, они начинают возбуждаться и сокращаться, как придется (независимо друг от друга). Если пульс становится ниже 20 уд/мин, можно наблюдать периодическую потерю сознания, сопровождающуюся судорогами, которые возникают в результате ишемии мозга. Это явление носит название приступов Адамса-Морганьи-Стокса , считается крайне тяжелым последствием и требует немедленных реанимационных мероприятий. В противном случае быстро наступает смерть.
Сложный случай – синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами (наперстянка, β-блокаторы, хинидин), которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.


Процесс радиочастотной абляции

После абляции: хаотичные импульсы не могут попадать в полость предсердия
Поменьше таблеток? А что взамен?
Можно попробовать лечить аритмию в домашних условиях, но при этом помнить, что аритмия аритмии – рознь. Некоторые формы даже медикаментозное лечение не берет, но в несложных случаях, возможно, и поможет сила растений. Только не следует ссылаться на факт, что противоаритмические препараты готовят на основе растений (ландыш, наперстянка, белладонна). Такими лекарствами в домашних условиях точно нельзя лечиться. Они ядовиты и применяются только в микродозах и могут быть произведены исключительно фармацевтической промышленностью.
Лечение аритмии в домашних условиях очень желательно начать с питания и режима дня. Как и при любой другой сердечной патологии, больному назначается диета № 10, исключающая жирное, жареное, маринованное, острое, соленое. Питание должно быть дробным, поскольку принимаемая с большими интервалами значительная по весу порция еды может сама спровоцировать аритмию (пищевая нагрузка). Увлечение крепким кофе и чаев, а тем более, напитками, содержащими алкоголь, к добру тоже не приведет, они могут стать источниками срыва ритма.
Многие «начинающие» больные в качестве народного средства очень хвалят боярышник. Он теперь и в таблетках есть (кстати, они довольно приятные на вкус) и в каплях в аптеке продается. Самый простой способ купить по пузырьку боярышника, пустырника и валерианы (спиртовые растворы!), смешать их и принимать по чайной ложечке трижды в день за полчаса до еды. Спокойствие – обеспечено, а заодно, даст Бог, и аритмия поутихнет.

Тем, кому по определенным обстоятельствам спиртовые настойки противопоказаны, лучше готовить лекарство из других народных средств.Например:
- 0,5 кг лимонов (мелко порезанных), заливают таким же количеством меда, перемешивают и добавляют толченые ядрышки 20 косточек абрикоса. Такую смесь едят. По столовой ложке дважды в день.
Лук с яблоком тоже, говорят, неплохое народное средство: всегда доступное, простое в приготовлении и на вкус ничего:
- Небольшая головка лука (измельченная) смешивается с протертым яблочком и принимается 2 раза в день между едой в течение месяца.
Или вот еще народный рецепт, очень хорош для летнего периода. У кого есть дача – лекарство на огороде растет:
- Корень сельдерея (тереть на терке) смешать с петрушкой, укропом и майонезом, правда, некоторые добавляют соль, но, наверное, это будет лишним, ведь она есть в майонезе.
Замечательно, если с помощью народных средств, об аритмии забудется, но если она все же будет продолжать докучать, то с этой проблемой нужно идти прямо к врачу, чтобы выяснить ее происхождение, степень опасности и подобрать лечение.
Видео: телепрограмма об аритмии
Видео: специалист об аритмиях
