Для УЗИ печени используют конвексный датчик 3,5-7 МГц. Исследование проводят натощак.
Нажимайте на картинки, чтобы увеличить.
Рисунок. Если изображение нечеткое (1), добавьте гель. На идеальной картинке видно стенки сосудов и диафрагму — яркая изогнутая линия (2). Осмотрите край печени и 3 см за пределами, иначе можно пропустить опухоль (3).
На УЗИ печени нас интересует размер, эхогенность и эхоструктура. Как оценить размер печени смотри .
Эхогенность печени на УЗИ
Эхогенность — это способность тканей отражать ультразвук. На УЗИ самые светлые оттенки серого у более плотных структур.

Рисунок. Градиент эхогенности паренхиматозных органов: пирамидки почек (ПП) наименее эхоплотные; в ряду кора почек (КП) ⇒ печень (П) ⇒ поджелудочная железа (ПЖ) ⇒ селезенка (С) эхоплотность нарастает; синусы почек (СП) и жир самые эхоплотные. Иногда кора почек и печень, поджелудочная железа и печень изоэхогенные.

Рисунок. Поджелудочная железа гиперэхогенная в сравнении с печенью, а печень гипоэхогенная в сравнении с поджелудочной железой (1). Кора почек и печень изоэхогенные, а синус почки и жир гиперэхогенные (2). Селезенка гиперэхогенная относительно печени, а печень гипоэхогенная относительно селезенке (3).

Эхоструктура печени на УЗИ
Эхоструктура — это те элементы, которые мы можем различить на эхограмме. Сосудистый рисунок печени представлен воротными и печеночными венами. Общую печеночную артерию и общий желчный проток можно увидеть в воротах печени. В паренхиме видно только патологически расширенные печеночные артерии и желчные протоки.
Рисунок. В воротах печени желчный проток, воротная вена и печеночная артерия тесно прилегают друг к другу, образуя печеночную триаду. В паренхиме печени эти структуры продолжают совместный ход. По печеночным венам кровь из печени отходит в нижнюю полую вену.

Риунок. На УЗИ нормальная печень ребенка 4-х лет (1) и новорожденного (2, 3). Маленькие отверстия в паренхиме — это сосуды. Ветви воротной вены с яркой гиперэхогенной стенкой, а печеночные вены без.

Воротные вены на УЗИ
- Кровоток в воротных венах направлен К печени - гепатопетальный.
- В воротах печени главная воротная вена делится на правую и левую ветви, которые ориентированы горизонтально.
- Воротная вена, желчный проток и печеночная артерия окружены глиссоновой капсулой, поэтому стенка воротных вен повышенной эхоплотности.
Рисунок. В воротной вене кровоток направлен К УЗ-датчику — при ЦДК красный цвет и спектр выше изолинии (1). Ствол воротной вены, общий желчный проток и общую печеночную артерию можно увидеть в воротах печени — «голова Микки Мауса» (2, 3).

Печеночные вены на УЗИ
- Кровоток в печеночных венах направлен ОТ печени - гепатофугальный.
- Печеночные вены ориентированы почти вертикально и сходятся у нижней полой вены.
- Печеночные вены отделяют сегменты печени.
Рисунок. В печеночных венах кровоток направлен ОТ УЗ-датчика — при ЦДК синий цвет, сложная форма спектра отражает изменение давления в правом предсердии во все фазы сердечного цикла (1). В срезах через верхушку печени видно, как правая, средняя и левая печеночные вены впадают в нижнюю полую вену (2). Стенки печеночных вен гиперэхогенна, только в положении под 90° к УЗ-лучу (3).
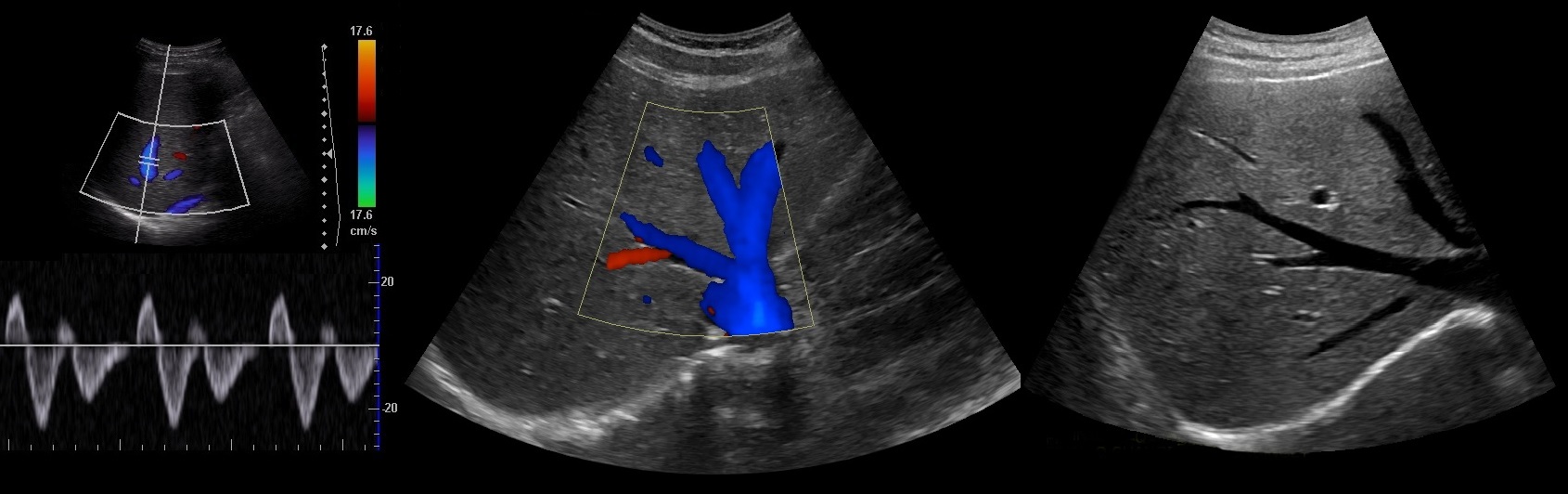
На УЗИ сосуды печени. Поди ж ты, разберись!!!

Диффузные изменения печени на УЗИ
Типы эхоструктуры печени: нормальная, центролобулярная, фиброзно-жировая .
Печень бывает отечная при остром вирусном гепатите, острой правожелудочковой недостаточности, синдроме токсического шока, лейкозах, лимфоме и т.д. На УЗИ эхоструктура центролобулярная : на фоне паренхимы пониженной эхоплотности диафрагма очень яркая, сосудистый рисунок усилен. Стенки мелких воротных вен сияют - «звездное небо». Центролобулярная печень встречается у 2% здоровых людей, чаще у молодых.
Рисунок. Здоровая девочка 5-ти лет. До беременности мама болела гепатитом С. У девочки анализ на гепатит С отрицательный. На УЗИ паренхима печени пониженной эхоплотности, сосудистый рисунок усилен — симптом «звездного неба». Заключение: Центролобулярная печень (вариант нормы).

Рисунок. Мальчик 13-ти лет заболел остро: подъем температуры до 38,5°С, ломота, частая рвота в течение суток; на момент осмотра сохраняется тошнота, под давлением датчика боль в эпигастрии. На УЗИ печень пониженной эхогенности, сосудистый рисунок усилен — стенки воротных вен «сияют». Заключение: Реактивные изменения печени на фоне кишечной инфекции.

Жир замещает нормальную ткань печени при ожирении, диабете, хроническом гепатите и т.д. На УЗИ диффузные изменения по типу жирового гепатоза : печень увеличена, паренхима повышенной эхоплотности, диафрагма часто не просматривается; сосудистый рисунок бедный — стенки мелких воротных вен почти не видно.
Рисунок. На УЗИ размеры печени увеличены, на фоне резко повышенной эхогенности сосудистый рисунок практически отсутствует (1). Ненормальную эхоплотность печени особенно хорошо видно в сравнении с поджелудочной железой (2) и селезенкой (3). Заключение: Диффузные изменения печени по типу жирового гепатоза.

Круглая и венозная связки печени на УЗИ
Кровь от плаценты по пупочной вене входит в тело плода. Малая часть поступает в воротную вену, а основая — по венозному протоку в нижнюю полую вену. У ребенка увидеть пупочную вену можно сразу после рождения, затем ненужная спадается. В передней части левой продольной борозды печени залегает облитерированная пупочная вена или круглая связка , а в задней части — облитерированный венозный проток или венозная связка . Связки окружены жиром, поэтому на УЗИ гиперэхогенные.

Рисунок. На УЗИ в передне-нижнем отделе печени видно круглую связку. В поперечном срезе (1, 2) гиперэхогенный треугольник разделяет латеральный и парамедиальный сектор левой доли (смотри ). Когда круглая связка в положении под 90° к УЗ-лучу, позади акустическая тень (1). Слегка измените угол, у настоящего кальцификата тень не исчезнет. В продольном срезе (3) облитерированная пупочная вена, она же круглая связка, входит в пупочный сегмент левой воротной вены.

Рисунок. На УЗИ венозную связку видно в задне-нижнем отделе печени. В продольном срезе облитерированный венозный проток тянется от нижней полой вены к воротам печени, где общая печеночная артерия, ствол воротной вены и общий желчный проток. Кзади от венозной связки хвостатая доля, а кпереди левая доля печени. В поперечном срезе гиперэхогенная линия от нижней полой вены к пупочному сегменту воротной вены отделяет хвостатую долю от левой доли печени. Пупочный сегмент левой воротной вены — это единственное место в портальной системе с резким поворотом вперед.

При портальной гипертензии пупочная вена реканализуется, а венозный проток нет. Крайне редко его можно увидеть у новорожденных, которым установлен пупочный катетер.
Хвостатая доля печени на УЗИ
Хвостатая доля печени - это функционально автономный сегмент. Кровь поступает от обеих, правой и левой, воротных вен, а так же имеется прямой венозный дренаж в нижнюю полую вену. При заболеваниях печени хвостатая доля поражается менее других областей и компенсаторно увеличивается. Подробнее смотри .
Рисунок. На УЗИ видно веточка от правой воротной вены подходит к хвостатой доле (2, 3).

Рисунок. У пациента с ожирением на УЗИ печень увеличена, паренхима повышенной эхогенности, сосудистый рисунок бедный — стенки мелких воротных вен не видно; хвостатая доля увеличена, эхоструктура близка к нормальной. Заключение: Размер печени увеличен. Диффузные изменения по типу жирового гепатоза; компенсаторная гипертрофия хвостатой доли.

Рисунок. Когда УЗ-луч проходит через плотные структуры ворот печени, из-за затухания сигнала мы видим гипоэхогенную зону на месте хвостатой доли (1). Переместите датчик и посмотрите под другим углом, псевдоопухоль исчезнет. На УЗИ вблизи головки поджелудочной железы определяется образование изоэхогенное печени (2, 3). При смене положения датчика видно, что это длинный отросток хвостатой доли. При таком варианте строения часто ошибочно диагностируют опухоль или лимфаденит.

Для хирургов важно четко понимать, где находится патологический очаг. Определить сегмент печени на УЗИ легко, если различать анатомические ориентиры:
- в верхнем отделе — нижняя полая вена, правая, средняя и левая печеночные вены;
- в центральном отделе — нижняя полая вена, горизонтально расположенные воротные вены и венозная связка;
- в нижнем отделе — нижняя полая вена, круглая и венозная связка печени.
Берегите себя, Ваш Диагностер!
Является приоритетным методом, используемым при подозрениях наличия патологий печени. Если в недавнем прошлом, результаты УЗИ, обусловливали последующий выбор других диагностических методик, позволяющих осуществлять уточняющие исследования, то сегодня, благодаря развитию УЗ-технологий, стало возможно ограничиться информацией, полученной с помощью УЗИ. Однако, расширение возможностей, повышает и требования к работе специалиста, осуществляющего трактовку результатов.
Качественное оборудование, позволяет не ограничиваться стандартным описанием эхогенности осматриваемых структур, а клинически интерпретировать УЗ-картину. Известно, что исследование органов брюшной полости, является одной из приоритетных анатомических областей, исследуемых с помощью ультразвука, а УЗИ печени – это первая и наиболее легко выполнимая, вследствие доступности для визуализации, процедура.
Для получения максимально полной и качественной диагностической информации при выполнении УЗИ, необходимо соблюдение ряда требований, предъявляемых к используемому оборудованию, подготовке пациента и врачу, выполняющему исследование:
- правильный выбор и настройка прибора, в соответствии с возрастом и анатомическими особенностями пациента;
- правильная подготовка пациента к процедуре;
- соблюдение методики выполнения УЗИ.
Выбор оборудования
Для выполнения трансабдоминального сканирования печени оптимальным выбором считается ультразвуковой датчик с частотой 3,5–5 МГц. Качественное изображение можно получить и с помощью широкополосных мультичастотных аппаратов. Поскольку печень самый крупный орган, находящийся в брюшной полости, качественное изображение, дистально расположенных областей, особенно у больных с лишним весом, можно получить с помощью УЗ-датчика 3,5 МГц.
Для обследования детей, подростков и взрослых пациентов с небольшой массой тела, используют датчик с небольшой глубиной проникновения ультразвукового луча (5 МГц). Существенно улучшают информативность все функции оборудования, связанные с вариантами обработки УЗ-сигнала и изображения (изменение глубины фокусирования УЗ-луча, частотного диапазона, частоты кадров, плотности линий, увеличение окна изображения). Значительный объем информации при исследовании печени можно получить с помощью цветового допплеровского картирования (ЦДК).
Важно! Исследование печени, особенно при подозрении на наличие патологии должно выполняться с применением всех доступных технических функций ультразвукового оборудования.
УЗ-датчик мультичастотный, с рабочей частотой от 2,5 до 5,0 МГц
Подготовка
Перед УЗИ печени нельзя есть, исследование проводят строго натощак, прекратив прием пищи за 8–10 часов до процедуры. Одним из условий качественно проведенной диагностики, является подготовка кишечника, проводимая с целью устранения метеоризма. За 1–2 дня до процедуры, пациентам рекомендуют придерживаться диеты, ограничивающей потребление продуктов, содержащих большое количество клетчатки (овощи, хлеб грубого помола, фрукты).
Что можно кушать перед УЗИ? Если диагностика проводится не утром, а также у пациентов страдающим инсулинозависимым сахарным диабетом, разрешается съесть небольшое количество сухариков из белого хлеба и выпить чай без сахара. Можно ли пить воду в день исследования? Ограничения в потреблении воды накладываются за 1–2 часа до процедуры. Во избежание вздутия кишечника, непосредственно перед исследованием, не следует употреблять растительные соки и молочные продукты.
Если у пациента имеются хронические нарушения функций органов пищеварения и кишечника, то целесообразно применение медикаментозных средств, снижающих газообразование (активированный уголь, Эспумизан). При необходимости, за день до процедуры, может быть проведена очистительная клизма. При поступлении пациента с острой патологией, хирургического или иного характера, исследование выполняют без подготовки, с рекомендацией провести повторное исследование после подготовки.
УЗ анатомия печени
Поскольку печень крупный орган, получить ее изображение целиком с помощью ультразвука невозможно. Стандартная сканограмма представляет собой серию срезов, полученных при разнонаправленном сканировании различных долей печени. Имея четкое представление об особенностях анатомического строения органа, врач должен анализировать характер полученных срезов и мысленно восстанавливать ее форму.
При продольном сканировании, выполненном через все доли печени, ее форму можно сравнить с запятой, расположенной вдоль тела пациента. Поперечное сканирование правой доли, позволяет получить срез, напоминающий неполный круг или «состарившийся» полумесяц, а срез левой доли, выполненный в том же направлении, выглядит в виде буквы «Г». Ультразвуковое исследование позволяет визуализировать все 4 доли печени.
Для дифференциации всех долей, опираются на анатомические ориентиры, хорошо определяющиеся с помощью ультразвука:
- место расположения желчного пузыря (ложе) – гиперэхогенный тяж, находящийся между квадратной и правой долями;
- круглая связка или борозда круглой связки – находится между левой и квадратной долями;
- ворота печени – располагаются между хвостатой и квадратной долями;
- венозная связка – определяется в виде перегородки с повышенной эхогенностью, разделяющей левую и хвостатую доли.
Кроме долей печени, УЗИ показывает и все 8 ее сегментов. Самый легко определяемый сегмент, соразмерный хвостатой доле – 1 сегмент, имеет четкие границы, отделяющие его от 2,3 и 4 сегмента, с одной стороны, венозной связкой, а с другой – воротами печени. Второй и третий сегменты находятся в левой доле, второй в нижней каудальной части доли, а 3-й в верхней краниальной. Четвертый сегмент находится в пределах квадратной доли и ограничивается ее ориентирами.
Сегменты с 5 по 8 находятся в правой доле, и определить их границы, можно лишь ориентируясь на положение воротной вены и ее ветвей. При УЗИ внешние границы органа должны иметь четкие очертания, однако, контур поверхности может иметь незначительные неровности. На поверхности, обращенной в сторону брюшной полости, можно обнаружить несколько неровностей, образованных вследствие плотного прилегания почки, толстой и двенадцатиперстной кишки, желудка и надпочечника.
Важно! При анализе эхографической картины у тучных пациентов, принимают во внимание тот факт, что скопления жировой клетчатки могут выглядеть как объемные новообразования.

Методика УЗИ
Информативность эхографического исследования полностью зависит от того как делают УЗИ печени. Исследование выполняют со стороны эпигастральной области и правого подреберья. Сканирование производят в 3 плоскостях:
- продольной;
- поперечной;
- косой.
Еще одним приемом, применяемым при исследовании печени, является сканирование через межреберный промежуток. Исследование проводят в положении больного лежа на спине или на левом боку. Хорошее изображение можно получить при выполнении сканирования при нормальном дыхании, а также с задержкой дыхания на максимальном вдохе и выдохе. Такая техника не только позволяет получить четкое изображение, но и помогает при оценке подвижности печени относительно окружающих ее органов, что особенно актуально при оценке наличия метастазов или различных диффузных изменений.
Для изучения состояния левой доли печени (ЛДП), датчик устанавливают сначала вдоль, а затем поперек направления правой реберной дуги. Независимо от постановки датчика, во время сканирования осуществляют его медленное перемещение вдоль ребра, одновременно меняя наклон, что позволяет осмотреть все сегменты печени. Осмотр правой доли (ПДП) выполняется по той же схеме, путем перемещения датчика вдоль ребра от левой доли до передней подмышечной линии.
Если по каким-то причинам, визуализация печени из области подреберья затруднена, сканирование выполняют через 7–8 межреберные промежутки. При обнаружении очаговых изменений, в описании, все обнаруженные изменения сопоставляют с сегментами печени. У детей и пациентов астеничного телосложения, правую долю можно исследовать со стороны спины, по правой лопаточной линии.
Результаты
Что показывает УЗИ печени? С помощью УЗ-сканирования определяют форму, размер, четкость контуров печени, а также ее эхоструктуру и состояние сосудов, желчного пузыря и желчных протоков. При проведении исследования, в первую очередь, обращают внимание на нарушения однородности паренхимы и появление очагов с отличной от паренхимы эхогенностью. В норме, при перпендикулярной постановке УЗ-датчика, нижний край органа скрыт акустической тенью последней реберной дуги и не выступает ниже ребра.
Появление края печени ниже реберной дуги свидетельствует либо об увеличении органа, либо о гиперстенической конституции пациента. Оценка размеров печени, является одной из основных задач, выполняемых при УЗИ. Общепринятой и наиболее информативной методикой, является определение следующих параметров:
- косой вертикальный размер ПДП – менее 15 см;
- краниокаудальный размер ЛДП – менее 10 см;
- толщина ПДП – от 11 до 14 см;
- толщина ЛДП – менее 6 см.
Кроме размера печени, оценивают следующие показатели:
- угол нижнего края ЛДП должен быть менее 45°;
- угол нижнего края ПДП должен быть менее 75°;
- нормальный размер воротной вены, должен находиться в пределах 1,0–1,5 см;
- ширина печеночных вен – от 0,6 до 1,0 см;
- ширина нижней полой вены – от 2,0 до 2,5 см;
- толщина печеночной артерии – от 0,4 до 0,6 см;
- диаметр желчных протоков – около 0,3 см;
- большой желчный проток – около 0,5 см.
Нормальные показатели структуры паренхимы, определяются в виде мелкозернистого изображения. При этом положительным признаком здоровой печени, является равномерное распределение зернистости по всей площади изображения. Допустимо появление крупной зернистости, при сохранении общего впечатления однородности полученного среза и хорошей звукопроводимости.

На эхограмме здоровая печень, с четкими контурами и равномерной эхоструктурой, определяются печеночные артерии
Эхогенная структура здоровой печени незначительно превышает показатели эхогенности коркового вещества почки, исключения составляют ворота печени, имеющие повышенную эхогенность и хвостатая доля, имеющая несколько пониженную эхогенность. Еще одним критерием оценки состояния печени, является ее звукопроводимость. В норме, она имеет хорошую звукопроводимость, снизить которую могут различные включения (жировые или фиброзные). Чем хуже качество визуализации далеко расположенных структур, тем ниже ее звукопроводимость и, соответственно, больше патологических изменений в паренхиме.
Таблица: Нормальные размерные показатели печени у детей
| Возраст ребенка лет | ПДП см | ЛДП см | Воротная вена см |
| 1 | 6,0 | 3,4 | 0,3 –0,6 |
| 3 | 7,3 | 3,7 | 0,3 –0,7 |
| 5 | 8,4 | 4,0 | 0,4 –0,75 |
| 7 | 9,6 | 4,5 | 0,4 –-0,85 |
| 9 | 10,0 | 4,7 | 0,5 –0,95 |
| 11 | 10,0 | 4,9 | 0,5 –1,0 |
| 13 | 10,0 | 5,0 | 0,55 –1,1 |
| 15 | 10,0 | 5,0 | 0,57 –1,2 |
| 18 | 12,0 | 5,0 | 0,7 –1,2 |
Патологии
При выявлении патологий, опираются на оценку формы, строения, сосудистого рисунка, размеров печени в целом и каждой доли в отдельности. Наиболее распространенными, являются патологии, вызывающие ее диффузные изменения:
- жировая дистрофия;
- гепатит острый и хронический;
- цирроз;
- диффузные изменения, обусловленные нарушениями кровообращения.
При жировой дистрофии, размеры печени находятся в пределах нормы, контуры ровные, но нечеткие, паренхима имеет неравномерную гетерогенную структуру, сниженную звукопроводимость и повышенную эхогенность. Изменения могут носить как диффузный, так и очаговый характер. Острый гепатит проявляется увеличением печени с сохранением нормальной формы и четких ровных контуров, звукопроводимость повышена, структура паренхимы гетерогенная, с участками пониженной и повышенной эхогенности.
При хроническом гепатите, УЗИ показывает практически нормальную картину, характерную для здоровой печени. При внимательном изучении, можно отметить незначительное увеличение размеров, закругление края печени, обеднение сосудистого рисунка, повышенная эхогенность. УЗ-картина при начальной стадии цирроза, достаточно трудно отличить от хронического гепатита. Существенные различия видно лишь на поздних этапах развития болезни.
Печень, вследствие фиброзных изменений, уменьшается в размере, появляется неровность контуров и зоны повышенной эхогенности, края закруглены, вены расширены, звукопроводимость очень низкая. Уплотнения на печени, определяются на УЗИ как белые или светлые пятна (участки повышенной эхогенности), свидетельствующие о наличие новообразований (абсцесс, гемангиома, мелкоклеточная аденома, злокачественная опухоль).
Участки пониженной эхогенности (кисты), на сканограмме выглядят как темные пятна. Как правило, паренхима вокруг кисты сохраняет здоровый вид. Эхогенность злокачественных новообразований и метастазов характеризуется чрезвычайным разнообразием проявлений, что обусловлено различиями в клеточной структуре рака. Как правило, для осуществления дифференциальной диагностики злокачественных новообразований применяют УЗИ в допплерографическом режиме.
Важно! Характерным УЗ-признаком злокачественного новообразования, является усиление сосудистого рисунка, непосредственно во внутренней структуре опухоли.

На сканограмме, выполненной в допплерографическом режиме хорошо видны ворота печени, а также вены и артерии
Помимо диагностики заболеваний печени, УЗИ может применяться для визуализации процесса при осуществлении малоинвазивных хирургических манипуляций, например, аспирации эхинококковой кисты с помощью эндоскопического оборудования. Также, при исследовании печени, следует помнить, что многие патологии носят системный характер и оценку обнаруженных изменений следует выполнять в комплексе с данными, полученные после исследования других органов (почек, поджелудочной железы, желчного пузыря).
Первым, кто додумался поделить печень на восемь, функционально независимых сегментов был французский хирург — Claude Couinaud.
Классификации Couinaud.
По классификации Couinaud печень делится на восемь независимых сегментов. Каждый сегмент имеет свой собственный сосудистых приток, отток и желчный проток. В центре каждого сегмента есть ветви воротной вены, печеночной артерии и желчного протока. На периферии каждого сегмента вены, собирающиеся в печеночную вену.
- Правая печеночная вена делит правую долю печени на передний и задний сегмент.
- Средняя печеночная вена делит печень на правую и левую доли. Эта плоскость проходит от нижней полой вены до ямки желчного пузыря.
- Серповидный связка отделяет левую долю с медиальной стороны — сегмент IV и с латеральной сторон — сегмент, II и III.
- Воротная вена делит печень на верхние и нижние сегменты. Левая и правая воротная вена делится на верхние и нижние ветви, устремляясь в центр каждого сегмента. Изображение представлено ниже.
На рисунке изображено печеночные сегменты, фронтальный вид.
- На нормальной фронтальной проекции VI и VII сегментов не видно, поскольку они расположены более кзади.
- Правая граница печени формируется из сегментов V и VIII.
- Хотя сегмент IV является часть левой доли, он расположен правее.
Couinaud решил разделить печень в функциональном плане на левую и правую печень по проекции средней печеночной вены (линия Кэнтли).
Линия Кэнтли проходит от середины ямки желчного пузыря кпереди до нижней полой вены кзади. Изображение представлено ниже.

Нумерация сегментов.
Есть восемь сегментов печени. Сегмент IV — иногда делится на сегмент iva и ivb в соответствии Bismuth. Нумерация сегментов по часовой стрелке. Сегмент I (хвостатой доле) расположена кзади. Он не виден на фронтальной проекции. Изображение представлено ниже.

Аксиальная анатомия.
Аксиальное изображение верхних сегментов печени, которые разделены правой и средней печеночной веной и серповидной связкой. Изображение представлено ниже.

Это поперечные изображения на уровне левой воротной вены.
На этом уровне левой воротной вены делит левую долю в верхних отделах (II и IVa) и нижних сегментов (III и IV в).
Левая воротная вена находится на более высоком уровне, чем в правая воротная вена. Изображение представлено ниже.

Аксиальное изображение на уровне правой воротной вены. На данном срезе воротная вена делит правую долю на верхние сегменты ((VII и VIII) и нижние сегменты (V и VI).
Уровень правой воротной вены ниже уровня левой воротной вены. Изображение представлено ниже.

Аксиальное изображение на уровне селезеночной вены, которая находится ниже уровня правой воротной вены, видна только в низко лежащих сегментах. Изображение представлено ниже.

Как разделить печень на сегменты при аксиальных кт изображениях.
- Левая доля: латеральный (II или III) vs медиальный сегмент (IVa/b)
- Экстраполировать (провести воображаемую) линию вдоль серповидной связки до места слияния левой и средней печеночной вены в нижнюю полую вену (IVC).
- Левая против правой доли — IVA/B vs V/VIII
- Экстраполировать линию от ямки желчного пузыря кверху вдоль средней печеночной вены к НПВ (красная линия).
- Правой доли: передний(V/VIII) vs задний сегмент (VI/VII)
- Экстраполировать линию вдоль правой печеночной вены к НПВ книзу до латерального края печени (зеленая линия).

Для более точного понимания КТ-анатомии печени ниже представлено видео.
Хвостатая доля.
Расположена сзади. Анатомическое отличие заключается ее в том, что венозный отток из доли идет чаще отдельно непосредственно в нижнюю полую вену. Также к доле кровь поставляется как от правой, так и от левой ветви воротной вены.
Этот КТ пациента с циррозом печени с атрофией правой доли, с нормальным объемом левой доли и компенсаторной гипертрофией хвостатой доле. Изображение представлено ниже.
Немного о хирургии печени
- На первом схеме представлена правосторонняя гепатэктомия (сегмент V и VI, VII и VIII (сегмент± I)).
- Расширенная правая лобэктомия (трисегментэктомия). Сегменты IV, V и VI, VII и VIII (сегмент± I).
- Левосторонняя гепатэктомия (сегмент II, III и IV (сегмент± I)).
- Расширенная левосторонняя гепатэктомия (трисегментэктомия) (сегмент II, III, IV, V и VII (сегмент± I)).
Многие хирурги используют расширенная гепатэктомия вместо трисегментэктомия.

На следующей схеме представлены:
- Правая задняя сегментэктомия — сегмент VI и VII
- Правая передняя сегментэктомия — сегмент V и VIII
- Левая медиальная сегментэктомия — сегмент IV
- Левая боковая сегментэктомия — сегмент II и III

Реферат на тему
Ультразвуковая анатомия печени
Санкт - Петербург
В подавляющем большинстве случаев при ультразвуковом исследовании печень визуализируется в правом подреберье, за исключением варианта инверсии внутренних органов (рис. 1).
Изображение печени, получаемое при ультразвуковом исследовании, состоит из множества томографических срезов, имеющих небольшую толщину, что не позволяет получить визуальное отображение формы всего органа в целом (рис. 2).

Поэтому исследователю приходится проводить мысленно реконструкцию формы органа. Однако в каждом из срезов имеется возможность проанализировать контуры поверхностей и сопоставить их с анатомическими вариантами. Образно говоря, форму изображения печени при продольном срезе через все доли в положении косого сканирования можно сравнить с большой, горизонтально расположенной запятой. Поперечный срез правой доли печение в положении продольного сканирования чаще напоминает «состарившийся» полумесяц, а форма левой доли при тех же условиях имеет вид Г-образной структуры.
При ультразвуковом исследовании в печени в большинстве случаев четко различаются все четыре доли (правая, левая, квадратная и хвостатая) (рис. 3).

Анатомическими ориентирами границ между долями, выявляемыми при эхографии, служат: между правой и квадратной долями – ложе желчного пузыря; между квадратной и левой долями – круглая связка и борозда круглой связки; между квадратной и хвостатой долями – ворота печени; выемка венозной связки в виде гиперэхогенной перегородки (удвоенный листок капсулы и жировая клетчатка) – между левой и хвостатой долями. Хвостатая доля имеет в той или иной степени ярко выраженный хвостатый отросток, располагающийся на эхограммах кзади от ворот печени, кпереди от нижней полой вены и в латеральном направлении от основной массы хвостатой доли. Причем при достаточно больших размерах хвостатый отросток может значительно выступать со стороны висцеральной поверхности печени (рис. 4, 5 ,6).

Помимо долей в печени при ультразвуковом исследовании можно идентифицировать 8 анатомических сегментов по Куино (рис. 7, 8).


Приводимое ниже описание локализации сегментов относится к изображению, получаемому в положении косого и поперечного сканирования. I сегмент соответствует хвостатой доле. Он имеет четкие эхографически определяемые границы со II, III, IV сегментами – от II и III сегментов I сегмент отграничивается венозной связкой, а от IV сегмента – воротами печени. От VIII сегмента правой доли I сегмент частично отграничивается нижней полой веной и устьем правой печеночной вены. II и III сегменты располагаются в левой доле – II сегмент виден в нижне-каудальной части изображения левой доли с центральным расположением сегментарной ветви левой долевой доли с аналогичным расположением соответствующей ветви воротной вены. III сегмент занимает верхне-краниальную часть изображения левой доли с аналогичным расположением соответствующей ветви воротной вены. Отграничение этих сегментов от остальных соответствует границам левой доли, определяемым при эхографии. IV сегмент печени соответствует квадратной доле. Его условными границами являются – от III сегмента круглая связка печени и борозда круглой связки, от I сегмента – ворота печени. Четко видимый ориентир, отграничивающий IV сегмент от сегментов правой доли, отсутствует. Косвенными ориентирами служат: во-первых, ямка желчного пузыря (ложе), видимая при ультразвуковом исследовании как гиперэхогенный тяж различной толщины (в зависимости от выраженности жировой ткани), идущий в косом направлении от ворот печени к нижнему краю правой доли; во-вторых, средняя печеночная вена, проходящая частично позади IV сегмента. Ложе желчного пузыря указывает на приблизительную границу между IVи V сегментами, а средняя печеночная вена – на приблизительную границу между IVи VIII сегментами. V, VI, VII, VIII сегменты относятся к правой доле. Определение их границ в толще правой доли затруднительно в связи с отсутствием четких ориентиров – возможно лишь примерное определение сегмента при учете центрального расположения в нем соответствующей сегментарной ветви воротной вены. V сегмент располагается за областью ложа желчного пузыря и несколько латеральнее. VI сегмент занимает область 1/3 части правой доли латеральнее и ниже V сегмента. Еще ниже располагается VII сегмент, который доходит своей границей до контура диафрагмы. Оставшуюся часть правой доли занимает VIII сегмент, который еще иногда называют «язычковым». Особенностью VIII сегмента является его переход на диафрагмальную поверхность позади квадратной доли, где он практически неотличим от последней. Необходимо отметить, что четко размежевать сегменты печени при ультразвуковом исследовании не удается ввиду отсутствия явных анатомических и эхографических маркеров границ сегментов в пределах долей (рис. 9, 10).

Во время исследования возможно лишь выделять центральные зоны сегментов, ориентируясь на ветви воротной вены. Капсула печени отчетливо визуализируется в виде гиперэхогенной структуры, окружающей паренхиму печени, за исключением участков, прилежащих к диафрагме, где капсула не дифференцируется от последней (рис. 11). Контуры печени имеют достаточно ровные и четкие очертания. Поверхности печени имеют различную кривизну на различных участках (рис. 12).

На висцеральной поверхности печени, обращенной к брюшной полости, имеется несколько вдавлений, образованных тесным прилеганием ряда органов – правой почки, печеночного изгиба толстой кишки, двенадцатиперстной кишки, желудка, правого надпочечника. Достаточно часто хорошо визуализируется круглая связка и венечная борозда, изредка – серповидная связка. Круглая связка обычно имеет вид гиперэхогенной округлой (при косом сканировании) структуры, часто дающей акустическую тень или эффект дистального ослабления эхосигнала. При продольном сканировании связка видна в виде гиперэхогенного тяжа, идущего косо в кранио-каудальном направлении снизу вверх. Венечная борозда чаще всего выявляется в виде участка втяжения на передней поверхности печени при косом сканировании. Главным образом у тучных пациентов в области борозды выявляется утолщенный слой жировой клетчатки, который, находясь в углублении борозды, может симулировать поверхностно расположенное объемное образование смешанной эхогенности и неоднородной структуры. Прочие структуры связочного аппарата печени в обычных условиях не дифференцируются и становятся доступными для идентификации только при наличии асцита или локальных скоплений жидкости. При продольном сканировании четко визуализируется нижний край печени. Угол нижнего края левой доли не превышает 45 градусов, правой – 75 градусов (рис. 13). Левая оконечность печени также имеет острый угол – до 45 градусов (рис. 14).


В норме нижний край печени практически не выступает из-под реберной дуги и при установке датчика перпендикулярно последней акустическая тень от нее падает на нижний край печени. Исключение составляют случаи, когда имеется опущение печени без увеличения ее размеров и без особенности конституционального строения. Так, у гиперстеников нижний край печени чаще выступает на 1-2 см из-под реберной дуги, а у астеников, наоборот, печень скрыта в глубине подреберья. При определении размеров печени можно пользоваться различными методиками. Наиболее информативными и общепринятыми являются косой вертикальный размер правой доли (КВР) – до 150 мм, кранио-каудальный размер левой доли (ККР) – до 100 мм, толщина правой доли – до 110-125 мм, толщина левой доли – до 60 мм.
Эхография позволяет дифференцировать разнообразные трубчатые структуры, находящиеся внутри паренхимы печени. К ним в первую очередь относятся печеночные вены и их мелкие ветви, ветви воротной вены, печеночной артерии и желчевыводящие протоки. В паренхиме неизмененной печени четко прослеживаются ветви воротной вены и печеночные вены, причем отчетливая визуализация мелких (до 1-2 мм в диаметре) ветвей печеночных вен в ряде случаев является важным диагностическим признаком. Воротная вена делится на два крупных ствола в воротах печени – правую и левую долевые ветви, образующие характерный рисунок при косом сканировании (рис. 15). Сегментарные ветви воротной вены располагаются в центральных отделах сегментов печени и далее разделяются на субсегментарных ветви, характерными признаками которых является горизонтальное расположение на томограммах и наличие четко выраженных эхопозитивных стенок. Внутренний диаметр воротной вены прогрессивно уменьшается в направлении более мелких ветвей. Печеночные вены обычно представлены тремя крупными магистральными стволами – правым, средним и левым, и мелкими ветвями (рис. 16). Правая печеночная вена располагается в толще правой доли печени, средняя проходит в главной междолевой борозде, а левая – в толще левой доли печени. В глубине, за хвостатой долей, они впадают в нижнюю полую вену. В некоторых случаях может встретиться иной вариант – «рассыпной» тип, когда вместо трех магистральных стволов визуализируются несколько менее крупных вен. Отличительными признаками печеночных вен являются их радиальное расположение – направление от периферии в центр, «отсутствие» стенок (за исключением случаев, когда сканирующий луч проходит по направлению к стенке под углом, близким к 90°), четкая прослеживаемость мелких ветвей (до 1 мм в диаметре) до периферии органа.
Границей между правой и левой долями печени (в виде полоски высокой эхогенности) служат серповидная и круглая связки печени. Круглая связка печени на поперечных срезах изображается как гиперэхогенное образование овальной или округлой формы, иногда дающее акустическую тень.
При ультразвуковом исследовании печени в большинстве случаев удается четко различить все четыре ее доли. Анатомическими ориентирами границ между долями при этом являются: ложе желчного пузыря (между правой и квадратной долями), круглая связка печени и борозда круглой связки (между квадратной и левой долями), ворота печени (между квадратной и хвостатой долями), выемка венозной связки в виде гиперэхогенной перегородки (между левой и хвостатой долями). Хвостатая доля имеет отросток, выраженность которого отчетливо
индивидуальна. Хвостатый отросток, обладая достаточно большими размерами, может значительно выступать со стороны висцеральной поверхности печени.
Помимо четырех долей, в печени при ультразвуковом исследовании удается выделить 8 анатомических сегментов. При косом и поперечном сканировании локализация этих сегментов следующая:
I сегмент соответствует хвостатой доле; отграничен венозной связкой от II и III сегментов, воротами печени - от IV сегмента, от VIII сегмента правой доли - нижней полой веной (частично) и устьем правой печеночной вены;
II сегмент - лоцируется в нижнекаудальной части левой доли, в его центре расположена сегментарная ветвь левого долевого ствола воротной вены;
III сегмент - занимает верхнекраниальный отдел левой доли с аналогичным расположением соответствующей ветви воротной вены.
Границы II и III сегментов с остальными сегментами проходят по границе левой доли.
IV сегмент соответствует квадратной доле; его границами являются круглая связка печени и борозда круглой связки (с III сегментом), ворота печени (с I сегментом); косвенными ориентирами границ данного сегмента с сегментами правой доли являются ямка (ложе) желчного пузыря в виде гиперэхогенного тяжа (толщина его зависит от выраженности жировой ткани), направляющегося от ворот печени к нижнему краю правой доли (граница с Vсегментом), и средняя печеночная вена, идущая частично позади IV сегмента (граница с VIII сегментом);
V сегмент - располагается за ложем желчного пузыря и несколько латеральнее.
VI сегмент - находится ниже и латеральнее V сегмента, распространяясь приблизительно на "/, правой доли.
VII сегмент - локализуется ниже VI сегмента и доходит до контура диафрагмы.
VIII сегмент - «язычковый», занимает оставшуюся часть правой доли, переходит на диаф-рагмальную поверхность позади квадратной доли, не имея четкой границы с последней.
Следует отметить, что при ультразвуковом исследовании нет четких анатомических ориентиров, позволяющих ограничить сегменты печени в пределах ее долей. Определенную помощь в выделении центральных отделов сегментов печени могут оказать ветви воротной вены.
Форму печени на продольном срезе через все ее доли при косом сканировании (вдоль реберной дуги) можно сравнить с большой горизонтально расположенной запятой. Поперечный срез печени на уровне ее правой доли (при продольном сканировании) своей формой нередко напоминает полумесяц, а на уровне левой доли - треугольник.
Печень покрыта капсулой, которая отчетливо лоцируется в виде гиперэхогенной структуры, за исключением участков, прилежащих к диафрагме, поскольку «сливается» с последней.
Контуры печени представляются достаточно ровными и четкими. На висцеральной (обращенной в брюшную полость) поверхности печени имеется несколько вдавлений за счет тесного прилежания к ней органов: правой почки, правого надпочечника, правого изгиба толстой кишки, двенадцатиперстной кишки, желудка. Венечная борозда наиболее часто представлена участком втяжения по передней поверхности печени при косом сканировании. Другие элементы связочного аппарата печени становятся видимыми при ультразвуковом исследовании лишь в присутствии вокруг них жидкости. С возрастом, особенно после 60 лет, отмечается повышение эхогенности нижнего края печени за счет склеротических процессов в ее капсуле.
При продольном сканировании становится возможным визуализировать и оценить нижний край печени. Угол нижнего края правой доли печени не превышает 75°, левой - 45°. При этом нижний край печени не выступает из-под края реберной дуги. Исключением являются
случаи опущения печени и особенности конституционального строения (у гиперстеников нижний край печени обычно располагается на 1-2 см ниже реберной дуги).
Размеры печени при ультразвуковом исследовании можно определять по различным методикам. Наиболее информативным и общепринятым способом оценки размеров печени служат измерения косого вертикального размера (КВР) и толщины (переднезадний размер) правой доли, краниокаудального размера (ККР) и толщины левой доли.
КВР правой доли печени представляет собой расстояние от нижнего края до наибольшей выпуклости купола диафрагмы при получении среза с максимальной площадью. Данное изображение для измерения КВР имеет место при косом сканировании в положении датчика по среднеключичной линии вдоль реберной дуги (при этом ультразвуковой луч направлен кверху под углом от 75° до 30°). При отсутствии увеличения печени КВР правой доли печени не превышает 150 мм. Толщина правой доли печени - расстояние от передней поверхности до места перехода диафрагмальной поверхности в висцеральную, для измерения выполняют продольное сканирование на уровне среднеключичной или несколько левее передней подмышечной линии. Данный показатель не должен превышать 120-125 мм.
ККР левой доли печени измеряют от ее нижнего края до диафрагмальной поверхности и в норме он не превышает 100 мм. Толщина левой доли печени - это расстояние от ее передней до задней поверхности. При отсутствии патологии данный показатель не превышает 50-60 мм. Измерение указанных показателей левой доли выполняют при продольном сканировании в сагиттальной плоскости по срединной линии тела (рис. 11.1).
Дополнительную информацию можно получить, измеряя (при продольном, косом или поперечном сканировании) толщину хвостатой доли, величина которой в норме не превышает 30-35 мм.
У детей КВР правой доли печени в 5 лет составляет 40+10 мм, в 12 лет - 80±10 мм, в 15лет- 97+10 мм.
Однако следует отметить, что полученные цифровые результаты измерения печени не во всех случаях являются объективным показателем, позволяющим отличить патологию от нормы, так как они зависят, в том числе, и от конституциональных особенностей.
Рис. 11.1. УЗИ. Левая доля печени.
1 - передняя поверхность; 2 - верхняя поверхность; 3 - нижняя поверхность; 4 - кранио-ка-удальный размер; 5 - переднезадний размер.
Рис. 11.2. Ультразвуковое изображение воротной вены.
I - просвет воротной вены; 2 - стенка воротной вены.
При ультразвуковом исследовании печень достаточно однородна, особенно у детей, хорошо проводит звук, содержит трубчатые структуры мелкого и среднего калибра, что обусловлено наличием вен, артерий, желчных протоков. Хорошо, особенно у детей, прослеживается венозная система печени. Соединительнотканные элементы, входящие в состав паренхимы печени, дополняют эхографическую картину.
Воротная вена (рис. 11.2), образованная слиянием верхнебрыжеечной и селезеночной вен, в воротах печени делится на правую и левую долевые ветви. Сегментарные ветви воротной вены располагаются в центральных отделах сегментов печени и далее разделяются на субсегментарные ветви, отличительными признаками которых на сканограммах является горизонтальное расположение и эхопозитивные стенки. Внутренний диаметр воротной вены постепенно уменьшается в дистальном направлении. В норме ее диаметр составляет 10-14 мм.
Печеночные вены (рис. 11.3) обычно представлены тремя крупными магистральными стволами (правым, средним и левым) и более мелкими ветвями. В некоторых случаях можно наблюдать «рассыпной» тип, при котором вместо трех крупных стволов лоцируются несколько менее крупных вен. Правая печеночная вена находится в правой доле печени, средняя проходит в главной междолевой борозде, а левая - в левой доле печени. За хвостатой долей они впадают в нижнюю полую вену. Отличительными признаками печеночных вен является их радиальное от периферии к центру (в виде веера) расположение и отсутствие при ультразвуковом исследовании их стенок (исключением являются случаи, при которых ультразвуковой луч направлен к стенке вены под углом, близким
Рис. 11.3. Ультразвуковое изображение печеночных вен.
1 - правая печеночная вена; 2 - левая печеночная вена; 3 - сегментарные разветвления правой печеночной вены.
к 90°). Диаметр неизмененных печеночных вен находится в пределах 6-10 мм. Мелкие (до 1 мм в диаметре) их ветви прослеживаются до периферии органа.
Нижняя полая вена (НПВ) располагается в борозде между правой, левой и хвостатой долями печени, определяется в виде анэхогенного лентообразного образования с четко видимыми стенками до 20-5 мм в диаметре. Отмечается изменение ее просвета, следующее синхронно за глубоким дыханием.
Печеночная артерия определяется в области ворот печени в виде трубчатой структуры диаметром около 4-6 мм, имеет гиперэхогенные стенки, располагается вдоль воротной вены. Ее ветви могут быть выявлены в области бифуркации, а также на уровне долей. На следующем этапе деления ветви печеночной артерии обычно не лоцируются.
Внутрипеченочные желчевыводящие протоки в обычном состоянии могут быть выявлены только на уровне долевых, имеют гиперэхогенные стенки и внутренний диаметр около 1 мм.
Структура паренхимы неизмененной печени представляется мелкозернистой, включает в себя множество мелких линейных и точечных структур, расположенных равномерно по всему объему органа. Эхогенность нормальной печени сопоставима с таковой коркового вещества здоровой почки или несколько превышает ее. Исключение может составлять хвостатая доля печени, эхогенность которой подчас несколько ниже эхогенности левой доли печени.
Звукопроводимость неизмененной печени хорошая, что позволяет визуализировать ее глубокие отделы и диафрагму.
