– гетерогенная группа наследственных заболеваний, для которых характерны мутации генов, отвечающих за правильное развитие кожи, следствием чего являются специфические поражения дермы и другие системные патологии. Основные симптомы – очаги усиленного шелушения кожи, образование плотных чешуек с болезненными бороздками между ними, склонность к гиперпирексии, системное поражение внутренних органов, дефекты лица. Врожденный ихтиоз диагностируется клинически, подтверждается результатами биопсии кожи. В лечении используются препараты ретиноидов и кератолитики, также проводится неспецифическая терапия.

Врожденный ихтиоз – наследственный дерматоз, характеризующийся нарушением процессов ороговения. Точное описание болезни дал Роберт Виллан в 1808 году, термин «ихтиоз» предложен В. Вилсоном в 1852 году и используется в настоящее время. Частота встречаемости врожденного ихтиоза варьирует в зависимости от формы заболевания и составляет в среднем 1:2000 для простого ихтиоза, 1:4000 для Х-сцепленного ихтиоза, 1:100000 для эпидермолитического ихтиоза, 1:300000 для ламеллярного ихтиоза. Половых различий не выявлено, кроме Х-сцепленной формы врожденного ихтиоза, которая диагностируется только у мальчиков. Актуальность проблемы в педиатрии связана с часто запоздалой диагностикой и временным эффектом от лечения. Врожденный ихтиоз – одна из причин детской инвалидности.
Причины врожденного ихтиоза
Врожденный ихтиоз всегда является следствием мутаций в генах, отвечающих за правильное развитие эпителия. Мутировавшие гены передаются из поколения в поколение, то есть заболевание наследуется. Первичные причины самих мутаций достоверно неизвестны, но могут быть связаны с тератогенными факторами и факторами внешней среды. Простой и эпидермолитический ихтиоз наследуются по аутосомно-доминантному типу, ламеллярный – по аутосомно-рецессивному типу. При Х-сцепленном ихтиозе мутация происходит в гене, сцепленном с половой хромосомой, механизм наследования рецессивный.
В случае простого ихтиоза нарушен синтез филаггрина – белка, отвечающего за соединение нитей кератина между собой. Именно кератин способствует удержанию влаги кожей, и в данном случае нарушается эта его функция. Х-сцепленный врожденный ихтиоз характеризуется недостаточностью стеролсульфатазы, вследствие чего кератиноциты оказываются прочно связанными с подлежащими слоями кожи, ввиду чего нарушается их своевременное отторжение. Ламеллярный ихтиоз связан с недостаточностью трансглутаминазы-1, которая принимает участие в ороговении оболочек клеток кожи, и ускоренным продвижением кератиноцитов к поверхности кожи, то есть быстрой их сменой. Следствием являются обширные воспалительные процессы, нарушения терморегуляции и высокий риск вторичных инфекций.
В основе эпидермолитического ихтиоза – нарушение синтеза кератина, из-за чего клетки кожи становятся нестабильными. Это способствует образованию буллезных пузырей, характерных для этого типа врожденного ихтиоза. Редко встречающийся ихтиоз плода развивается внутриутробно и обусловлен нарушением транспорта липидов, вследствие чего нарушается барьерная функция кожи.
Классификация врожденного ихтиоза
Существует несколько классификаций заболевания по различным признакам. В зависимости от типа наследования врожденный ихтиоз может быть:
- Аутосомно-доминантным (простой и эпидермолитический ихтиоз);
- Аутосомно-рецессивным (ламеллярный ихтиоз, ихтиоз плода);
- Х-сцепленным (Х-сцепленный ихтиоз).
Различаются условия, необходимые для проявления заболевания. Первые два типа не связаны с полом, мутировавший ген должен быть представлен в доминантной и рецессивной форме соответственно. Х-сцепленный ихтиоз наследуется рецессивно, проявляется у мальчиков, в то время как девочки являются носителями мутации.
Клинически выделяют следующие типы врожденного ихтиоза: простой (вульгарный), ламеллярный, Х-сцепленный, эпидермолитический, ихтиоз плода. В зависимости от тяжести клинических проявлений ихтиоз может быть тяжелым, средней тяжести и поздним (проявляется не сразу после рождения). Врожденный ихтиоз может быть не только самостоятельным заболеванием, также он присутствует в структуре некоторых синдромов, таких как синдром Нетерсона, синдром Рефсума, синдром Руда, синдром Шегрена-Ларссона и некоторые другие. Также существуют ихтиозиформные заболевания, например, гиповитаминоз А, сенильный ихтиоз и др. В этих случаях клиника схожа, но причины другие.
Симптомы врожденного ихтиоза
Симптоматика напрямую зависит от формы заболевания. В клинике простого ихтиоза всегда имеет место выраженная сухость кожи и шелушение. Зоны поражения располагаются на разгибательных поверхностях суставов, особенно ног. Лицо остается нетронутым, за редким исключением, когда в процесс вовлекается кожа лба и щек. Также характерен фолликулярный гиперкератоз – скопление кератина в фолликулах волос. Возникает почти на всей поверхности кожи, где растут волосы. Обнаруживается при пальпации в виде так называемого симптома «тёрки». Кожа на ладонях и подошвах утолщена, усилен кожный рисунок, выделяются бороздки между участками утолщенной кожи. У больных отмечается снижение потоотделения, что является причиной частой гипертермии.
Основные симптомы врожденного ихтиоза проявляются с 3-12 месяцев жизни ребенка. Шелушение кожи часто практически нивелируется к 20-25 годам. При этом остаются характерные для этой формы заболевания изменения ладоней и подошв. Часто врожденный ихтиоз данного типа сопровождается аллергическими заболеваниями в виде ринита, крапивницы, бронхиальной астмы. В большинстве случаев характерно поражение желудочно-кишечного тракта: гастрит, колит, дискинезия желчных путей, гепатоспленомегалия. На клеточном уровне изменения идентичны таковым в клетках кожи.
Х-сцепленный врожденный ихтиоз проявляется в первые месяцы жизни и только у мальчиков. Характерное поражение кожи – крупные, грязно-коричневого цвета чешуйки без шелушения. Локализация подобных участков может быть практически любой, кроме области ладоней и стоп. Такой цвет чешуек обусловлен высокой концентрацией меланина в нижних слоях эпидермиса. Из других признаков часто обнаруживается специфическое помутнение роговицы в форме цветка без влияния на остроту зрения. У пятой части пациентов диагностируется крипторхизм. В отличие от простого ихтиоза, поражения кожи при данном типе заболевания практически не уменьшаются с возрастом.
Ламеллярный ихтиоз проявляется с рождения. Кожа новорожденного покрыта тонкой, но плотной пленкой — это патогномоничный симптом врожденного ихтиоза данного типа. Постепенно пленка трансформируется в крупные толстые чешуйки от светлого до коричневого цвета. Вследствие закупорки потовых желез нарушено потоотделение, поэтому часто наблюдается гиперпирексия. На ладонях и подошвах – глубокие трещины и кератодермия. Бороздки между чешуйками болезненны и являются воротами для вторичной бактериальной инфекции, включая сепсис. Ламеллярный врожденный ихтиоз сопровождается дефектами развития: часто отмечается выворот век (эктропион) и губ (экслабион), деформация или отсутствие ушных раковин, деформация хрящей носа, сращение фаланг пальцев либо отсутствие концевых фаланг и др.
Эпидермолитический врожденный ихтиоз проявляется обширной влажной эритродермией с формированием буллезных пузырей. На месте вскрытия пузырей остаются эрозии, которые бесследно проходят. Со временем присоединяется грубое ороговение, часто образуются бородавки. Ороговевшие чешуйки темные, с неприятным запахом (следствие вторичной инфекции). Слизистые оболочки при данном типе врожденного ихтиоза не поражаются, потоотделение также не нарушено. Тем не менее, эта форма заболевания очень опасна и может сопровождаться смертельным исходом.
Врожденный ихтиоз плода – самая редкая форма заболевания, развивается внутриутробно на 16-20 неделе беременности. Дети рождаются недоношенными, кожа их напоминает панцирь, который вскоре трескается с образованием крупных пластинчатых чешуек, чаще темных. Характерно почти полное отсутствие волос на голове, кератодермия ладоней и подошв. Из-за сильного ороговения кожи лица рот постоянно открыт, выражены эктропион и экслабион, ушные раковины деформированы. При врожденном ихтиозе плода часто диагностируется нейросенсорная тугоухость. Сниженный иммунитет способствует развитию бактериальных инфекций уже в первые дни жизни; часто встречаются отиты, пневмония, подкожные абсцессы. Высока смертность в первые дни и недели жизни.
Диагностика врожденного ихтиоза
Во время беременности с целью диагностики можно использовать амниоцентез с последующим анализом амниотической жидкости, а также биопсию ворсин хориона. Однако инвазивные методы повышают риск самопроизвольного прерывания беременности, поэтому на практике используются крайне редко. Показанием для пренатальной биопсии является отягощенный анамнез по врожденному ихтиозу. УЗИ в III триместре позволяет диагностировать ихтиоз плода. Заметно фиксированное положение рук и открытый рот, можно увидеть гипоплазию носовых хрящей и неспецифические признаки в виде многоводия и повышенной эхогенности амниотической жидкости. Остальные формы врожденного ихтиоза можно лишь заподозрить.
После рождения ребенка диагноз ставится педиатром, в первую очередь, на основании клинических симптомов, характерных для врожденного ихтиоза. Это специфическое шелушение кожи, локализация пораженных участков, симптом «тёрки» при простом ихтиозе, выраженная эритродермия при эпидермолитическом ихтиозе и др. Изменения в анализах неспецифичны, но могут выявить аллергические процессы (часто сопутствуют ихтиозу), высокий уровень холестерола и одновременно сниженный уровень эстриола в крови (при Х-сцепленном ихтиозе). Имеет значение анамнез родителей: выявленные прежде случаи врожденного ихтиоза, в том числе его синдромные формы.
Часто клиническая картина заболевания неспецифична, поэтому обязательно проведение дифференциальной диагностики. Необходимо исключать приобретенные формы ихтиоза, дерматозы (псориаз, экзема, контактный дерматит, врожденный сифилис и др.), атопический дерматит. Так, для дерматитов характерно наличие воспалительного процесса, зуда, экземы и др. Однако часто врожденный ихтиоз также сопровождается дерматитом. Дерматозы имеют свои патогномоничные симптомы, отсутствующие при ихтиозе, например, зубы Гетчинсона при врожденном сифилисе, специфические папулы с излюбленной локализацией при псориазе и т. д. Приобретенные формы ихтиоза развиваются вследствие аутоиммунных, инфекционных заболеваний, опухолей и др., в этом случае нужно искать причину, способную вызвать патологию уже после рождения.
Лечение врожденного ихтиоза
Лечение заболевания проводится в стационаре, в случае тяжелых форм врожденного ихтиоза – в отделении реанимации. В помещении должна поддерживаться высокая влажность и пониженная температура воздуха. Обычно показана гипоаллергенная диета, в тяжелых случаях – питание через зонд. Рекомендуется принимать ванны от 2 раз в день. Это позволяет увлажнить кожу, уменьшить шелушение и провести профилактику вторичных инфекций. В случае эпидермолитического врожденного ихтиоза во время купания часто используются антисептики. После купания, как правило, проводят механическое отшелушивание с последующим нанесением увлажняющего крема.
Применяется системная терапия врожденного ихтиоза препаратами витамина А и ретиноидами, которые облегчают отшелушивание ороговевших клеток и снижают скорость пролиферации клеток, иными словами, тормозят их усиленный рост. Кроме того, ретиноиды оказывают противовоспалительное и иммуномодулирующее действие. В педиатрической практике в настоящее время используется тигазон, неотигазон. Очевидна высокая клиническая эффективность данных препаратов, однако эффект от лечения временный, а терапия проводится курсами ввиду множества побочных эффектов: сухость и кровоточивость слизистых, гиперостоз, нарушений функций печени, фотосенсибилизация кожи и высокая чувствительность к свету и др.
К современным препаратам относятся блокаторы метаболизма ретиноевой кислоты, например, лиарозол. При лечении отмечается тот же клинический эффект, но безопасность намного выше. Основу наружной терапии врожденного ихтиоза составляют кератолитики: растворы хлорида натрия и мочевины, декспантенол, салициловая кислота, топические ретиноиды. Средства наносятся на пораженные участки кожи и оказывают местное действие, способствуя отшелушиванию, смягчению кожи, уменьшению воспаления и др. При назначении кератолитиков необходимо учитывать возраст ребенка, поскольку некоторые из них (мочевина, салициловая кислота) токсичны для детей первого года жизни.
В лечении тяжелых форм врожденного ихтиоза применяются системные кортикостероиды, иммуноглобулины, а также антибиотики в случае необходимости. Обязательна консультация детского офтальмолога при диагностике эктропиона, детского оториноларинголога – при деформации и отсутствии ушной раковины, а также для диагностики и лечения нарушений слуха, в частности нейросенсорной тугоухости. При синдромальных формах врожденному ихтиозу часто сопутствуют неврологические нарушения, в этих случаях обязательна консультация детского невролога. Также к лечению подключается генетик для планирования последующих беременностей и расчета вероятности заболевания у будущих поколений.
Прогноз и профилактика врожденного ихтиоза
Прогноз зависит от формы заболевания. Клинические проявления простого ихтиоза минимизируются после 20-25 лет, однако качество жизни все равно снижается из-за наличия системных патологий желудочно-кишечного тракта. Тяжелые формы врожденного ихтиоза часто являются причиной смерти и детской инвалидности.
Генетическое консультирование – единственный способ профилактики врожденного ихтиоза. Необходимо планировать беременность в случае отягощенного анамнеза по данному заболеванию, то есть, если один и тем более оба родителя больны, либо кто-то из них является носителем мутации. В этом случае рекомендуется отказ от беременности, но в любом случае окончательно решение принимает семья. Как вариант, парам предлагается ЭКО и усыновление.
Основания для возникновения такой аномалии кроятся в наследственности.
- Наследственность в соответствии с аутосомно-доминантным вариантом (так, например, если болеет один из родителей, малыш непременно окажется инфицированным или станет носителем гена и передаст его своему потомству).
- Наследственность в соответствии с аутосомно-рецессивным вариантом (два родителя являются носителями гена или страдают ихтиозом, опасность появления на свет больного малыша при этом равняется примерно 25 процентам).
Иногда случается приобретённый ихтиоз, причинами возникновения которого может стать нарушение функционала половых желез, щитовидки, надпочечников, дефицит витаминов, аномалии кровеносной системы, возрастные изменения кожного покрова и пр.
Симптомы
Характер симптоматической картины обусловлен степенью тяжести данной наследственной аномалии При ихтиозе заметны такие признаки, как:
- Сухость кожных покровов.
- Возникновение на поверхности кожи (в ротовой полости, носу, ушных раковинах) белых либо сероватых чешуек, грубоватых пластин коричневатого оттенка.
- Иногда появляющиеся чешуйки высыпают на всём теле, формируя нечто наподобие панциря или кокона.
- Недостаточное отделение пота.
- Чёткие папиллярные линии (линии на ступнях ног и ладонях выступают так явно, словно их обвели).
- Возникновение на поверхности кожи образований.
- Уменьшение размеров ногтей (до их полного исчезновения).
- Появление трещин, расслоение ногтевых пластин.
Диагностика ихтиоза у ребёнка
Диагностировать данную патологию у ребёнка позволяет визуальный осмотр.
Согласно информации по итогам общего осмотра, врач делает выводы о наличии ихтиоза. Признаками болезни являются:
- шелушения на кожном покрове;
- крупные роговые образования, которые походят на чешую рыбы, они бывают редкими или полностью покрывают кожу;
- уменьшенные размеры ногтей;
- яркие линии папилляров на ладонях и ступнях ног, которые подчеркнуты так, словно чем-то обведены.
С целью диагностики нередко обращаются за консультативной помощью к детскому дерматологу.
Кроме того, проводится общий анализ мочи и крови и гистологическое исследование соскоба с кожного покрова больного ребёнка.
Осложнения
Прогноз заболевания зависит от его формы, стадии, своевременности лечения. Эта наследственная патология имеет серьёзные последствия для здоровья ребёнка.
- При тяжких стадиях заболевания не редок летальный исход.
- Нередко присоединяются вторичные бактериальные инфекции к ранам и трещинам на поверхности кожи, при этом появляется гнойный воспалительный процесс, который способен проявиться по всему туловищу.
- Возникает задержка умственного и физического развития, светобоязнь, эпилепсия, имбецильность, гипогонадизм (при врождённой форме с дистрофией роговицы).
- В случае развития тяжёлых и лёгких форм ихтиоза и своевременно проведённой терапии гормональными средствами вероятно благоприятное течение болезни до выздоровления.
Лечение
Что можете сделать вы
При обнаружении у своего ребёнка симптомов ихтиоза, необходимо обратиться к врачу. Самой лучше ничего не предпринимать, чтобы не навредить ребёнку. Адекватная терапия, которая позволит сладить клиническую картину, проводится детским дерматологом.
Что делает врач
В условиях стационара врач разрабатывает программу лечения этого генетического заболевания. Надо сказать, что полностью вылечиться от ихтиоза не представляется возможным. Дело в том, что неизвестен принцип генетического мутирования, который провоцирует возникновение болезни. В настоящее время лечение состоит в регулярном увлажнении, питании и заживлении кожного покрова, а также в терапии присоединенных инфекций. Выбранная программа медикаментозной помощи обусловлена формой ихтиоза.
- Терапия гормональными препаратами.
- Приём витаминов А и Е (с целью эффективного увлажнения поверхности кожи и ускорения регенерации).
- Введение иммуноглобулинов через вену.
- Обработка поражённых участков кожи местными препаратами.
- Назначение синтетических аналогов витамина А. Показано продолжительное применение при всех формах заболевания.
- Приём солнечных ванн, с целью выработки витамина D.
- Приём кератолитических (отшелушивающих) средств, включающих мочевину, салициловую и молочную кислоту и т. д.
Важно обратить внимание на психологическую сторону терапии, которая имеет не прямое, но косвенное значение в излечении от ихтиоза и облегчении состояния больного. Ребёнок часто подвергается гонению сверстников из-за необычного внешнего вида. Происходит его отрыв от социальной среды, что отрицательно сказывается на его психологическом самочувствии. С этой целью с пациентом, страдающим ихтиозом, работает психолог, а семья должна оказывать ребёнку всестороннюю психологическую поддержку
Профилактика
Многие спрашивают, как предотвратить развитие такого заболевания. Но, к сожалению, ихтиоз является генетической патологией, так что никаких профилактических мер просто не существует.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания ихтиоз у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание ихтиоз у детей?
Берегите здоровье близких и будьте в тонусе!
Часто люди не воспринимают всерьез незначительные изменения состояния кожных покровов. Но, поводом для обращения к врачу могут служить не только покраснения, зуд, гнойные воспаления и какие-либо новообразования, но и обычное шелушение кожи. Это может быть следствием нехватки витаминов или признаком более серьезного диагноза, например такого, как ихтиоз.
Особенности диагноза ихтиоз и его симптомы
Ихтиоз – это заболевание кожи, имеющее генетическое происхождение. Оно характеризуется нарушением процесса ороговения кожи – в эпителиальной ткани происходит сбой при выработке рогового вещества, в составе которого находятся кератогиалин, кератин и жирные кислоты. При развитии патологического процесса – гиперкератоза, начинается шелушение кожи. В зависимости от тяжести и стадии болезни могут наблюдаться легкие шелушки, а может образовываться слой, напоминающий рыбную чешую. Подобные образования могут быть серого, коричневого, темного или телесного цвета.
Как правило, это самостоятельное заболевание. Но в качестве дополнительного симптома ихтиоз может наблюдаться при следующих диагнозах:
- эритродермия Лейнера;
- дерматит Риттера;
- одна из разновидностей – эритродермическая;
- следующие синдромы – Руда , Юнга-Фогеля , Рефсума , Шегрена-Ларссона и некоторые другие.
Часто для уточнения диагноза достаточно внешнего симптома – появления подобных шероховатостей на коже. Как правило, они не проявляются на локтях и коленях, также в области паха. Иногда заболевание сопровождается зудом и болевыми ощущениями на коже. Дополнительными симптомами могут служить пониженное потоотделение, расслоение или уменьшение ногтей, трещины на них, повышение холестерина, нарушение обмена белков или жиров в организме.
Особенность заболевания заключается в его обострении в зимнее время года, при воздействии сухого морозного воздуха, тогда как в теплых странах с влажным климатом или в летний период может наблюдаться некоторое улучшение. Но данный фактор не должен отменять соблюдение медицинских рекомендаций для борьбы с подобным заболеванием. Часто при недостаточности клинической картины и анамнеза проводят гистологическое исследование, анализ крови, комплексное обследование профильными врачами.
Причины появления диагноза ихтиоз
Основные причины появления данного заболевания – в организме человека происходит мутация генов или нарушение их экспрессии – преобразования наследственной информации в белки либо рибонуклеиновую кислоту. Все эти изменения в функционировании организма передаются по наследству. В зависимости от формы болезни данные изменения у человека протекают различным образом. Могут наблюдаться выработка дефектного кератина, нехватка такого продукта, как стеролсульфатаза, а также гиперплазия базального слоя эпидермиса и другие подобные процессы.
Приобретенный ихтиоз – достаточно редкий случай. Он может возникнуть из-за недостатка витаминов, проблем с щитовидной железой или надпочечниками.
Распространенные формы заболевания ихтиоз
Существует несколько разновидностей ихтиоза, проявление которых зависит от наследственных факторов. Вот некоторые из них:
- ихтиоз арлекина;
- ламеллярный;
- вульгарный;
- эпидермолитический;
- х-сцепленный.
Иногда данный диагноз еще называют ихтиозом плода. Дети с данным диагнозом, как правило, появляются на свет недоношенными и с небольшим весом. Внешне диагноз проявляется не только шелушением кожи, но и изменением и покраснением век, ушных раковин, рта, ограничением движений суставов рук и ног. Кожа новорожденного покрыта чешуей серого или коричневого цвета с утолщениями и трещинами.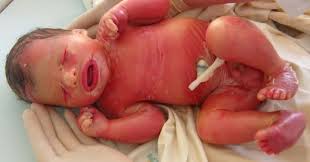
Подобное заболевание появляется вследствие мутации гена ABCA11 – укорачивается его полипептидная цепочка, вследствие чего происходят необратимые изменения при формировании плода. В результате подобного процесса нарушена функциональность липидов – они не способны к формированию рогового слоя кожи. Ихтиоз чаще всего виден уже после рождения, но, как правило, во время УЗИ можно отследить некоторые признаки развития отклонений, особенно если у родителей есть наследственная предрасположенность. Требуется ультразвуковой осмотр состояния плода – развитие рта, ушей, носа, оценивается профиль лица, также возможен отек конечностей.
Чаще всего исход заболевания неблагоприятный — новорожденные с таким диагнозом редко выживают. В некоторых случаях своевременная терапия может продлить жизнь ребенка на некоторое время.
Чаще всего подобный диагноз ставится сразу после рождения ребенка. Кожа малыша выглядит ярко-красной – эритродермия, на ней наблюдается пленка, которая затрудняет дыхание и прием пищи ребенка. Данное состояние еще называется коллоидным плодом. Через некоторое время пленка превращается в чешую, которая остается на всю жизнь или исчезает в детском возрасте, не оставляя осложнений. Если чешуйки не исчезли, то во взрослом возрасте они увеличиваются в размере, при этом краснота кожи спадает. На стопах или ладонях могут проявиться болезненные трещины, на лице – небольшое шелушение. Возможно развитие деменции – приобретенного слабоумия.
Часто наличие пленки на теле новорожденного сопровождается изменением век и губ, что также может сохраняться на протяжении жизни. Причиной подобного диагноза также является наследственная мутация генов, которая может проявляться у лиц как мужского, так и женского пола.
Подобное заболевание проявляется в период жизни от 3 до 12 месяцев, как у мальчиков, так и у девочек. Оно сопровождается роговыми пробками на волосяных фолликулах и уменьшением зернистого слоя кожи – при этом снижается величина кератогиалиновых гранул в его клетках. Для диагностики потребуется гистологическое исследование и типичный анамнез.
Вульгарный ихтиоз проявляется сухостью и шелушением кожи в области предплечий, спины, голеней. При этом раздражение отсутствует на ягодицах, внутренней поверхности бедер, под коленями и подмышками. Наиболее выраженная стадия заболевания – в период полового созревания, с возрастом проявление болезни уменьшается. Также обострение заболевания происходит в холодный зимний период, в теплом мягком климате симптомы заболевания становятся менее выраженными.
Данный диагноз часто называют врожденной буллезной эритродермией Брока
. Он проявляется сразу при рождении или в первые месяцы после родов в виде пузырьков разной величины со специфическим содержимым на красной коже, которые со временем вскрываются, образуя эрозию, а со временем эпителизируются
. Чешуя обычно линейной формы и темных оттенков, может быть расположена в крупных складках или на шее. Между пораженными участками может проглядывать здоровая кожа, что будет одним из симптомов эпидермолитического ихтиоза. С возрастом количество пузырей может снизиться, но при этом увеличится количество шелушек или чешуек.
При попадании инфекции на кожу возможно ухудшение состояния пациента. Типичного для ихтиоза изменения век – их выворота, не наблюдается. Дополнительным симптомом может служить белесая кожа ступней и ладоней с эффектом утолщения. При поражении только этих частей тела возможно проявление другого вида ихтиоза с различной мутацией генов. Для уточнения диагноза требуются внешнее обследование, анамнез и результаты гистологического исследования.
Проявляется данный вид ихтиоза у лиц мужского пола в первые месяцы жизни. Чаще всего он выглядит как крупные чешуйки кожи в виде пластинок черного или темно-коричневого оттенка. Иногда подобная чешуя может наслаиваться друг на друга, создавая слой ороговевшей кожи в виде панциря. Образования наблюдаются на задней поверхности шеи, волосистой части головы, ягодицах и бедрах, и отсутствуют на лице, стопах и ладонях. В некоторых случаях возможно помутнение роговицы, поэтому помимо врача дерматолога иногда требуется комплексный осмотр профильными врачами, в том числе и офтальмологом.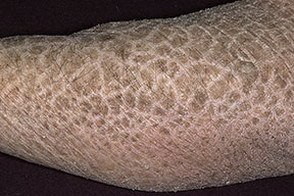
Для подтверждения диагноза может потребоваться анализ крови, а также семейная генетическая информация и общий анамнез. Облегчение заболевания может наступить в летний период года, при нахождении в теплом, влажном климате. Морозный сухой воздух могут провоцировать усугубление заболевания. Как правило, с возрастом положительной динамики не наблюдается.
Ихтиоз кожи у детей
При обнаружении каких-либо подозрительных образований на коже в виде чешуек или незначительного шелушения у ребенка стоит обратиться в медицинское учреждение.
Подобное наследственное заболевание может проявиться при развитии плода в утробе матери примерно на четвертом или пятом месяце. При этом дети рождаются с измененной структурой кожи – наличием шелушек и чешуек различного размера. Заболевание может затронуть рот, уши, веки, что может влиять на зрение и прием пищи. При подобном диагнозе возможны появление перепонок на пальцах и деформация скелета.
Чаще всего заболевание проявляет себя наиболее активно в возрасте до трех лет. Участки шелушения кожи со временем превращаются в ороговевшую кожу с так называемой рыбьей чешуей серого или темного оттенка, может наблюдаться покраснение кожи с наличием пленки. Линии на ладонях становятся ярко выраженными. Заболевание может сопровождаться зудом, жжением, болезненными ощущениями при отделении чешуек.
Помимо внешнего проявления болезни, возможны следующие изменения:
- Ухудшение структуры волос и ногтей – их расслоение и ломкость.
- Конъюнктивит глаз.
- Развитие близорукости.
- Аллергические реакции.
- Заболевания почек.
- Кариес зубов и разрушение зубной эмали.
- Сердечная недостаточность.
В подобных случаях нужно немедленно начать лечение по рекомендациям врача и под его контролем. Для новорожденных предусмотрена ранняя терапия – ребенку требуется поддержание оптимальной температуры и влажности воздуха, для чего его помещают в кувез. Проводится комплексный осмотр пациента хирургом, офтальмологом и другими профильными специалистами. Далее назначается дополнительное лечение. Оно будет выбрано в зависимости от точного диагноза — типа ихтиоза и тяжести болезни.
При лечении ребенка важно учесть психологический аспект, ведь эстетическое изменение кожи может сказаться на его общении со сверстниками.
Лечение ихтиоза
Исход заболевания в большинстве случаев зависит от тяжести болезни и степени мутации генов. При легкой степени мутации и своевременной терапии возможно благополучное лечение, или, по крайней мере, улучшение качества жизни пациента. Менее благоприятный результат прогнозируется при нарушении обмена веществ и поражении других систем организма, помимо его генетических изменений.
Как правило, лечении состоит в увлажнении кожи – это требуется для уменьшения сухости кожных покровов и уменьшению их растрескивания. Назначают лечебные мази, крема, увлажняющие средства на основе ланолина или вазелина, проводят дополнительную кератолитическую терапию. В некоторых случаях могут быть назначены ванны со специальными растворами – содовыми, крахмальными, солевыми, иногда с добавлением ромашки или шалфея.
Из препаратов иногда назначают витаминные комплексы – для кожи важны витамины группы А , Е , С , В , при необходимости — антибиотики, лекарства для поддержания функции щитовидной железы, противогрибковые средства, препараты железа. Важно поддерживать иммунитет организма. Так, в случае его ослабления могут быть рекомендованы иммуномодулирующие препараты. В процессе лечения требуется регулярно сдавать анализ мочи и крови.
- не рекомендуется длительное пребывание на солнце, перегрев кожи;
- использование мыла может способствовать дополнительной сухости кожи;
- стоит ограничить время пребывания на морозе – сухой холодный воздух может усугубить заболевания;
- благоприятным будет санаторное лечение в местах с теплым, мягким климатом, в некоторых случаях допускается купание в море.
В любом случае, нельзя заниматься самолечением, особенно при таком серьезном диагнозе. Консультация врача и строгое соблюдение его рекомендаций могут существенно улучшить качество жизни больного и предупредить развитие необратимых последствий.
При диагнозе ихтиоз важно избегать переохлаждения и длительного нахождения на морозном воздухе, а также нельзя допускать перегрева кожи на солнце.
При любых проблемах с кожей стоит обратиться к врачу, распространенное шелушение – не исключение. За ним может скрываться неприятный диагноз – ихтиоз. Ввиду его наследственного происхождения лечение бывает довольно длительным, сложным, требующим немало терпения. Важно не опускать руки, ведь современная медицина предлагает немало способов для облегчения и улучшения жизни пациента.
Статьи по теме

В настоящее время все большее значение приобретает борьба с наследственными болезнями. Часто люди не придают значение незначительным изменениям состояния кожных покровов, однако даже обычное на первый взгляд шелушение может стать поводом для обращения к специалисту. Этот симптом может быть как следствием нехватки витаминов, так и признаком более серьезного недуга. Одним из таких опасных заболеваний является ихтиоз. Он приводит к ороговению отдельных участков кожи младенца.
Наследственное заболевание кожи - врожденный ихтиозОсобенности заболевания
Ихтиоз является заболеванием, при котором нарушаются обменные процессы организма. Нарушение белкового обмена, повышение содержания в крови и моче аминокислот и липидов приводят к ухудшению базового и липидного обменов. В результате этого нарушается теплообмен, кожа хуже «дышит» - поступление кислорода в организм через кожные покровы уменьшается.
Происходят сбои в работе щитовидной железы, половых желез и надпочечников. Нарушается потоотделение. В результате снижается иммунитет, ухудшается метаболизм. Эти процессы приводят к появлению следующих признаков:
- на коже возникают покраснения и раздражения;
- сухая кожа трескается (рекомендуем прочитать: );
- образуются устойчивые воспаленные участки.
Перечисленные выше явления приводят к образованию жестких чешуек, напоминающим чешую рыбы, из-за чего заболевание и получило название. Чешуйки отделяются от кожи с трудом, мешают ребенку, создают дискомфорт.
Формы ихтиоза кожи и характерные симптомы

Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать у меня, как решить именно Вашу проблему - задайте свой вопрос. Это быстро и бесплатно !
Болезнь классифицируется на несколько форм:
- Ихтиоз обыкновенный или вульгарный – наиболее распространенная форма. Его выявляют в возрасте до 3 месяцев, но до 3 лет возможно прогрессирование болезни. Вульгарный ихтиоз поражает в первую очередь нежную кожу подмышками, на коленных и локтевых сгибах, в паховой области, но может наблюдаться на любом участке тела. Начинается заболевание с подсыхания кожи, затем она покрывается мелкими корочками белесого или сероватого цвета. Параллельно у детей наблюдаются проблемы с зубами, ухудшается состояние ногтей и волос, возникает конъюнктивит. Болезнь ослабляет иммунную систему, открывает дорогу инфекции. В дальнейшем возможно повреждение сердечно-сосудистой системы и печени. Однако не исключено абортивное течение болезни, когда выздоровление происходит резко, без прохождения всех стадий.
- Врожденный ихтиоз возникает в период внутриутробного развития, на 4-5 месяце беременности. Кожа новорожденного покрыта черными или серыми роговыми корочками уже в момент рождения. Заболевание отражается как на развитии внутренних органов, так и на внешности младенца. Рот оказывается растянутым или суженным, что затрудняет кормление. Уши имеют неестественную форму, веки выворачиваются. Возможны нарушения скелета, образование перепонок между пальцами, отсутствие ногтей. Заболевание порой приводит к досрочным родам, гибели плода, смерти новорожденного в первые дни.
- Тяжелой формой ихтиоза является ламеллярный. Младенец покрывается крупными пластинами, создающими панцирь. Течение и последствия очень тяжелые.
- Рецессивная форма характерна исключительно для мужчин, передается х-хромосомой. Определить наличие заболевания можно на 2-й неделе жизни, иногда даже раньше. Тельце покрывается крупными темно-коричневыми пластинками, между ними располагаются трещины. Болезнь сопровождается тяжелыми последствиями в виде умственной отсталости, эпилепсии, нарушений строения скелета.
- Эпидермолитический ихтиоз также относится к врожденным. Тело новорожденного имеет ярко-красный цвет. Корочки легко снимаются, возможны кровоизлияния в кожу, приводящие к гибели младенца.
 Фото кожи новорожденного с ихтиозом
Фото кожи новорожденного с ихтиозом При менее тяжелом течении болезни площадь красных участков сокращается, однако возможны рецидивы. Начиная с 3 лет, на кожных складках образуются плотные серые наросты. Болезнь сопровождается поражением эндокринной, нервной и сердечно-сосудистой систем, спастическим параличом, анемией, олигофренией и инфантилизмом.
Тяжесть болезни зависит от глубины генной мутации. Иногда единственным проявлением недуга является сухость кожных покровов и небольшое шелушение. Наиболее распространены обыкновенная и рецессивная формы болезни у детей.
Причины возникновения болезни
Основной причиной возникновения опасного заболевания считается генная мутация. Проявления болезни наблюдаются из поколения в поколение. Ороговение кожных покровов вызывается сбоем биохимических процессов в организме.
Причины генных мутаций медицина пока определить не может. Однако известно, что нарушения белкового обмена приводят к накоплению в крови липидов и аминокислот. Растет активность ферментов, ответственных за окислительные процессы в кожных покровах. Нарушаются кожное дыхание и терморегуляция.
Некоторые формы ихтиоза являются приобретенными и поражают человека после 20 лет. Приобретенный ихтиоз вызывается болезнями, гиповитаминозом, приемом ряда лекарственных препаратов.
 Приобретенный ихтиоз может появиться после 20 лет
Приобретенный ихтиоз может появиться после 20 лет Чем опасно заболевание кожи у детей?
Ихтиоз – кожное заболевание, нарушающее нормальное функционирование всего организма. Летальный исход при врожденном ихтиозе новорожденных – явление нередкое. Однако и в тех случаях, когда ребенок не погибает, болезнь приводит к опасным для жизни патологиям.
Нарушения в работе нервной системы у детей чреваты отставанием в развитии, различными формами умственной отсталости, грозят эпилепсией. Болезнь сказывается на строении скелета, деформирует конечности, откладывает отпечаток на внешний облик ребенка.
Единственным способом избежать беды является планирование беременности. Тем людям, у которых хотя бы один член семьи имеет это наследственное заболевание, необходимо пройти тщательное обследование. Если уверенности в нормальной беременности нет, лучше отказаться от рождения ребенка, врожденный ихтиоз не поддается лечению.
Правила ухода за ребенком и лечение ихтиоза
Современная медицина не способна предложить лечение, которое поможет ребенку выздороветь. Однако это не означает, что облегчить его состояние нельзя. В арсенале врачей-дерматологов есть ряд средств, которые помогут малышу.
Это могут быть:
- Медикаментозная терапия, прием витаминов А, В, Е, С. Частое повторение курсов витаминотерапии позволяет облегчить течение болезни, избежать обострений. Малышу назначают также кортикостероидные гормоны, препараты, содержащие липамид и витамин U, смягчающие кожу и уменьшающие ороговение. Иногда ребенку переливают донорскую плазму крови.
- Местное лечение состоит в стимуляции обменных процессов кожи. Это могут быть физиотерапевтические процедуры: облучение ультрафиолетом, грязелечение, гелиотерапия. Показаны различные виды ванн: крахмальные и углекислые ванны с добавлением витамина А.
- В домашних условиях необходимо производить тщательный уход за кожей, проводить медикаментозное лечение в соответствии с назначениями врача. Проконсультировавшись со специалистом, можно дополнить лечение средствами народной медицины. Рекомендованы целебная мазь на основе масла зверобоя, травяные настои для приема внутрь и ухода за кожей.
Результат проводимого лечения сильно зависит от формы заболевания. Вульгарный и Х-сцепленный рецессивный ихтиозы жизни малыша не угрожают, если лечение производится вовремя и точно по назначению врача.
(3 оценили на 4,00 из 5 ) Ихтиоз (ichthyosis; греч. ichthys рыба + ōsis; синоним: диффузная кератома, сауриаз) - это наследственный дерматоз, характеризующийся диффузным нарушением ороговения по типу гиперкератоза, проявляется образованием на коже чешуек) напоминающих рыбьи.
Что такое ихтиоз и его причины:
Ихтиоз обусловлен различными генными мутациями, биохимическое проявление которых не расшифровано. У больных детей ихтиозом отмечаются нарушения белкового обмена в частности аминокислотного, проявляющиеся избыточным накоплением в крови и моче ряда аминокислот (тирозина, фенилаланина, триптофана и др.), жирового обмена с гиперхолестеринемией, снижение основного обмена, а также нарушения терморегуляции и кожного дыхания с увеличением активности окислительных ферментов.Кроме того, обнаружены снижение функциональной активности щитовидной железы, надпочечников и половых желез, недостаточность гуморального и клеточного иммунитета. Определенную роль в развитии дерматоза отводят нарушению метаболизма витамина А, подавлению функции потовых желез. В основе причин в коже лежат нарушения ороговения, проявляющиеся избыточной продукцией кератина, обычно с изменением его структуры, или замедлением процесса отторжения ороговевших клеток с поверхности кожи из-за цементирующего воздействия накоплений
гликозаминогликанов в эпидермисе.
Формы ихтиоза и симптомы:
На основании клинико-генетической характеристики выделяют следующие основные формы ихтиоза: обыкновенный (вульгарный), X-сцепленный рецессивный, врожденный.Обыкновенный (вульгарный) ихтиоз:
Обыкновенный (вульгарный) ихтиоз - наиболее распространенная форма заболевания; наследуется по аутосомно-доминантному типу.Проявляется на 3-м месяце жизни или позднее (в возрасте до 2-3 лет). Кожа туловища, конечностей становится сухой, шершавой из-за образования множества белесоватых или серовато-черных плотно сидящих чешуек, в устьях волосяных фолликулов выражены роговые пробки (фолликулярный кератоз). На коже лица шелушение слабое. Кожные складки (в области локтевых сгибов, подмышечных ямок, подколенных впадин, половых органов) не поражаются. На ладонях и подошвах хорошо виден сетевидный кожный рисунок (за счет нарушения дерматоглифики) с небольшим муковидным шелушением.
Степень выраженности патологического процесса может быть различной. Возможен абортивный вариант - ксеродермия, проявляющаяся сухостью и фолликулярным кератозом кожи разгибательных поверхностей конечностей. Обыкновенный ихтиоз обычно сопровождается дистрофическими изменениями волос и ногтей (истончение, ломкость, нарушение структуры).
Возможны также поражения зубов (множественный кариес, неправильный прикус, отсутствие ряда зубных закладок), глаз (хронический конъюнктивит, близорукость, ретинит и др.). У больных отмечаются склонность к аллергическим болезням, низкая сопротивляемость к пиококковым и вирусным инфекциям, поэтому они часто страдают нейродермитом, бронхиальной астмой, вазомоторным ринитом, фарингитом, хроническим гнойным отитом, мезотимпанитом, евстахиитом и др. Нередко обнаруживаются функциональные и органические нарушения деятельности почек, печени, сердечно-сосудистой системы и др.
Х-сцепленный рецессивный ихтиоз:
Х-сцепленный рецессивный ихтиоз отличается генетическим дефектом микросомальных плацентарных ферментов - стероидсульфатазы и арилсульфатазы. Болеют только лица мужского пола. Клиническая картина обычно развивается через несколько недель после рождения ребенка (или, реже, при рождении). Характерны роговые наслоения в виде плотных крупных коричневато-черных чешуек, напоминающих щитки. Кожа между ними как бы в трещинах, поэтому она имеет сходство со змеиной или крокодиловой. Отмечаются изменения со стороны глаз в виде ювенильной катаракты. Возможны умственная отсталость, эпилепсия, гипогонадизм, аномалии скелета.Врожденный ихтиоз:
Врожденный ихтиоз развивается внутриутробно; обнаруживается у новорожденного. Выделяют ихтиоз плода и врожденную ихтиозиформную эритродермию. Ихтиоз плода, или плод-арлекин, наследуется по аутосомно-рецессивному типу. Поражение кожи появляется на 4-5-м месяце внутриутробного развития. Кожа новорожденного покрыта панцирем, состоящим из толстых роговых щитков серо-черного цвета толщиной до 10 мм, гладких или зазубренных, разделенных бороздами и трещинами.Губы ребенка мало подвижны, ротовое отверстие растянуто или резко сужено (едва проходит зонд). Нос и ушные раковины деформированы, заполнены роговыми наслоениями; веки выворочены, конечности уродливые (косорукость, косолапость, контрактуры, межпальцевые перемычки), волосы и ногти могут отсутствовать. Роды при ихтиозе плода часто преждевременные, может родиться мертвый плод. Большинство детей умирают через несколько часов или дней после рождения в результате несовместимых с жизнью изменений организма, приводящих к нарушению дыхания, сердечной деятельности, почечной недостаточности и др.
Врожденная ихтиоз иформная эритродермия (Брока) характеризуется, особенно на ранних стадиях, универсальной эритемой кожи - эритродермией. Выделяют ламеллярный ихтиоз(небуллезный) и эпидермолитический ихтиоз(буллезный). Ламеллярный ихтиоз наследуется по аутосомно-рецессивному типу. Вся кожа ребенка с момента рождения покрыта тонкой сухой желтовато-коричневого цвета пленкой, напоминающей коллодий (коллоидальный плод). В большинстве случаев из пленки образуются чешуйки (пластины), которые остаются на всю жизнь; кожа под ними ярко-красного цвета (эритродермия).
Кожа лица красная, натянутая, шелушится; волосистая часть головы покрыта обильными чешуйками; ушные раковины деформированы, имеют роговые наслоения. Волосы и ногти, как правило, растут быстрее обычного (гипердермотрофия); ногтевые пластинки утолщаются, развивается подногтевой кератоз, а также кератоз ладоней и подошв в виде роговых наслоений; возможна тотальная алопеция. С возрастом эритродермия уменьшается, гиперкератоз усиливается, Характерен врожденный двусторонний выворот век (эктропион), которому нередко сопутствуют лагофтальм, кератит, светобоязнь. Иногда наблюдаются аномалии зубов, а также умственная отсталость.
В ряде случаев пленка спустя некоторое время превращается в крупные чешуйки (ламеллярная эксфолиация новорожденных), которые полностью исчезают в грудном возрасте. В дальнейшем кожа на протяжении всей жизни остается нормальной.
Эпидермолитический ихтиоз:
Эпидермолитический ихтиоз наследуется по аутосомно-доминантному типу. Кожа новорожденного выглядит как ошпаренная кипятком (ярко-красного цвета), на ней образуются пузыри различной величины и эрозии. Симптом Никольского положительный, т.к. нарушение ороговения сопровождается дискератозом. Кожа ладоней и подошв утолщена, беловатого цвета. В тяжелых случаях появляется пурпура (кровоизлияния в кожу и слизистые оболочки), заболевание заканчивается летально. В более легких случаях дети выживают. С возрастом количество пузырей уменьшается, их появление обычно происходит вспышками, сопровождаясь нередко повышением температуры тела. Одновременно усиливается ороговение отдельных участков кожи, которые отчетливо выявляются на 3-4-м году жизни в виде толстых. грязно-серого цвета веррукозных роговых наслоений, наиболее выраженных в области кожных складок.Врожденный ихтиоз нередко сочетается с дефектами нервной, эндокринной и других систем организма. Так, Шегрена - Ларссона синдром характеризуется врожденным И., спастическими параличами и олигофренией. В основе его развития лежит генетический дефект - нарушение процесса разрушения фитановой кислоты, в результате чего происходит ее накопление в тканях организма. При синдроме Рефсума отмечаются врожденный ихтиоз, пигментный ретинит, полиневрит, умственная отсталость. Синдром Руда отличается сочетанием врожденного ихтиоза с поражением нервной системы (эпилепсия, полиневрит, умственная отсталость), макроцитарной анемией и инфантилизмом.
Диагностика ихтиоза:
Диагноз устанавливают на основании клинической картины, подтвержденной в сомнительных случаях гистологическим исследованием пораженной кожи. Затруднения в диагностике нередко вызывает врожденный ихтиоз в период новорожденности, когда его необходимо дифференцировать с десквамативной эритродермией Лейнера - Муссу и эксфолиативным дерматитом Риттера.Десквамативная эритродермия Лейнера - Муссу развивается в конце первого, чаще на втором месяце жизни ребенка; характеризуется покраснением и шелушением кожи паховых складок, ягодиц, волосистой части головы (в отличие от И. чешуйки легко отделяются); в течение нескольких дней процесс распространяется на всю кожу. Поражение кожи сочетается с гипохромной анемией, гипотрофией. Эксфолиативный дерматит Риттера проявляется на 5-7-й день жизни ребенка эритемой, шелушением в области пупка, естественных отверстий. В дальнейшем процесс распространяется, поражение кожи сопровождается отслойкой эпидермиса с образованием эрозий. Повышается температура тела, возникают токсикоз, диспепсия .
Обыкновенный и Х-сцепленный рецессивный ихтиоз ифференцируют с глютеновой болезнью, при которой отмечаются сухость, шелушение и нарушение пигментации кожи, а также дистрофия ногтей и волос.
Ихтиозиформные изменения кожи могут быть приобретенного характера, например при токсидермии лекарственного происхождения, гиповитаминозе А, злокачественных новообразованиях (особенно часто при лимфогранулематозе, раке молочной железы, лимфоме); саркоидозе, лепре, старческих изменениях кожи и др.
Лечение ихтиоза:
Лечение проводится обычно дерматологом амбулаторно или в дерматологическом стационаре в зависимости от тяжести процесса. Назначают витамины А, Е (или аевит), группы В, а также С, РР, глутамевит повторными, длительными, интенсивными курсами. Применяют липамид, витамин U, метионин, обладающие липотропным эффектом. В. качестве стимулирующей терапии производят переливания плазмы, вводят g-глобулин, препараты алоэ, кальция и железа.По показаниям рекомендуют гормональные препараты (тиреоидин, инсулин и др.). При врожденном ихтиоз новорожденному назначают кортикостероидные гормоны в сочетании с анаболическими, гемодезом, препаратами калия, витаминами С, группы В, антибиотиками (по показаниям). В нос, а при вывороте века и в глаза закапывают масляный раствор ретинола ацетата. Курс лечения проводят в стационаре в течение 1-11/2 мес. под контролем биохимических показателей крови.
В дальнейшем дозы кортикостероидов снижают до полной отмены уже в амбулаторных условиях; периодически проводят исследование крови (содержание сахара, коагулограмма, общий анализ крови), мочи, а также мазков со слизистой оболочки рта на кандидамикоз. Кормящим грудью матерям показаны витамин А, группы В. Назначение кортикостероидных гормонов при И. детям более старшего возраста и взрослым неэффективно.
Большое значение имеет тщательный уход за кожей. Детям рекомендуются ванны с перманганатом калия (1:15 000). Кожу смазывают спермацетовым или детским кремом с добавлением витамина А, кремами Дзинтарс, Восторг и др. Взрослым назначают солевые и крахмальные ванны, кремы с мочевиной, хлористым натрием, винилином, аевитом и др. Широко используют УФ-облучение (субэритемные дозы), талассо- и гелиотерапию, сульфидные и углекислые ванны, оказывающие стимулирующее воздействие на метаболизм тканей и функцию эндокринных желез, а также иловые и торфяные грязи, рекомендуемые при курортном лечении больных. В последние годы получили распространение в терапии И. ароматические ретиноиды.
